دیسک کمر یکی از شایعترین مشکلات مربوط به ستون فقرات است که میتواند تاثیر زیادی بر کیفیت زندگی افراد بگذارد. این عارضه زمانی رخ میدهد که دیسکهای بین مهرهای کمر به دلیل فشار زیاد، ضربه یا کهولت سن آسیب میبینند و باعث بروز درد، محدودیت حرکت و حتی اختلالات عصبی میشوند.
با توجه به شیوع بالای این مشکل در بین افراد مختلف، از جمله جوانان و سالمندان، شناخت علل، علائم و روشهای درمان دیسک کمر از اهمیت ویژهای برخوردار است. در این مقاله، به بررسی این موضوعات خواهیم پرداخت و راهکارهایی را برای پیشگیری و درمان دیسک کمر معرفی خواهیم کرد تا بتوانید با این مشکل به نحو مؤثری مقابله کنید و کیفیت زندگی خود را بهبود بخشید.
فهرست مطالب:
- مقدمه
- دیسک کمر چیست؟
- علل دیسک کمر
- علائم دیسک کمر
- تشخیص دیسک کمر
- روشهای درمان دیسک کمر
- درمانهای غیرجراحی:
- استراحت و فیزیوتراپی
- داروهای مسکن و ضدالتهاب
- استفاده از بریسهای کمر
- درمانهای جراحی:
- جراحی میکروسکوپی دیسک کمر
- جراحیهای فیزیکی برای ترمیم دیسک آسیب دیده
- درمانهای غیرجراحی:
- پیشگیری از دیسک کمر
.jpg?_t=1733757144)
مقدمه
توضیح مختصر درباره دیسک کمر و اهمیت موضوع
دیسک کمر به آسیب یا اختلال در دیسکهای بین مهرهای ستون فقرات اطلاق میشود که باعث بروز درد و مشکلات حرکتی در ناحیه کمر میشود. دیسکها ساختارهای غضروفی هستند که در بین مهرههای ستون فقرات قرار دارند و نقش جذب ضربه و تسهیل حرکت مهرهها را دارند. وقتی این دیسکها تحت فشار زیاد یا آسیب قرار میگیرند، ممکن است بیرون بزنند یا دچار پارگی شوند که به اعصاب اطراف فشار وارد کرده و درد شدیدی ایجاد میکند. این مشکل میتواند تأثیر زیادی بر کیفیت زندگی افراد بگذارد و حرکت، کارهای روزمره و حتی خواب را تحت تأثیر قرار دهد.
اهمیت این موضوع از آنجا ناشی میشود که دیسک کمر یکی از شایعترین مشکلات مربوط به ستون فقرات است که افراد در هر سن و سالی ممکن است به آن دچار شوند. با شناخت علل، علائم و روشهای درمان این مشکل، میتوان از بروز آن جلوگیری کرد و یا در صورت بروز، به درمان مؤثر آن پرداخت. بنابراین، آگاهی از این موضوع برای حفظ سلامتی ستون فقرات و پیشگیری از دردهای طولانی مدت ضروری است.
.jpg?_t=1733757397)
دیسک کمر چیست؟
تعریف و عملکرد دیسکهای بین مهرهای
دیسکهای بین مهرهای ساختارهای حلقهای و غضروفی هستند که بین مهرههای ستون فقرات قرار دارند. هر مهره از قسمتهای مختلفی تشکیل شده است، و دیسکها در واقع نقش ضربهگیری و محافظت از این مهرهها را بر عهده دارند. به طور کلی، دیسکهای بین مهرهای از دو بخش اصلی تشکیل میشوند:
-
هسته مرکزی (Nucleus Pulposus): بخش ژلاتینی و نرم دیسک که داخل آن قرار دارد و وظیفه جذب ضربهها و فشارهایی که به ستون فقرات وارد میشود را دارد. این هسته به کمک ویژگیهای ارتجاعیاش فشارها و نیروهایی که در اثر حرکت و فعالیتهای روزمره به ستون فقرات وارد میشود را جذب میکند.
-
پوسته خارجی (Annulus Fibrosus): لایههای بیرونی دیسک که از الیاف سخت و محکم تشکیل شدهاند. این پوسته وظیفه نگهداشتن هسته مرکزی در جای خود و جلوگیری از بیرونزدگی آن را دارد. این لایه میتواند فشارهای طولانیمدت را تحمل کند و از ایجاد آسیب به دیسک جلوگیری کند.
عملکرد دیسکهای بین مهرهای:
- جذب ضربه: دیسکها به عنوان یک سیستم تعلیق عمل میکنند و از ستون فقرات در برابر ضربات و فشارهایی که از فعالیتهایی مانند راه رفتن، دویدن و حتی نشستن وارد میشود، محافظت میکنند.
- انعطافپذیری و حرکت ستون فقرات: دیسکها باعث میشوند که ستون فقرات انعطافپذیر باشد و حرکتهای مختلف مانند چرخش، خم شدن و کشش را امکانپذیر سازند. این انعطافپذیری به بدن این امکان را میدهد که در زندگی روزمره خود حرکات مختلفی انجام دهد.
- حمایت از مهرهها: دیسکها به مهرههای ستون فقرات کمک میکنند تا در موقعیت مناسب خود قرار گیرند و از سایش مستقیم مهرهها روی یکدیگر جلوگیری میکنند.
در صورتی که این دیسکها دچار آسیب یا فتق شوند، ممکن است فشار اضافی به اعصاب اطراف ستون فقرات وارد کرده و منجر به درد، بیحسی یا مشکلات حرکتی در اندامها شود.
نحوه آسیب دیدن دیسک کمر
آسیب به دیسک کمر میتواند به دلایل مختلفی اتفاق بیفتد. این آسیبها معمولاً زمانی رخ میدهند که فشار یا نیروی اضافی به دیسکها وارد شود یا زمانی که دیسکها به تدریج به دلیل کهولت سن یا استفاده نادرست از بدن دچار ضعف شوند. در زیر به برخی از رایجترین دلایل و نحوه آسیب دیدن دیسکهای کمر اشاره میکنیم:
1. کهولت سن و تغییرات طبیعی
با گذر زمان و افزایش سن، دیسکهای بین مهرهای خاصیت ارتجاعی خود را از دست میدهند و خشکتر میشوند. این امر موجب کاهش توانایی جذب ضربه و افزایش احتمال پارگی یا بیرون زدگی دیسکها میشود. در نتیجه، فشارهایی که به ستون فقرات وارد میشود، میتواند به راحتی باعث آسیب به دیسکها گردد.
2. فشار بیش از حد و فعالیتهای سنگین
فعالیتهایی که فشار زیادی به کمر وارد میکنند، مانند بلند کردن اجسام سنگین، خم شدن مکرر یا چرخشهای ناگهانی، میتوانند باعث آسیب به دیسک کمر شوند. در این موارد، دیسک ممکن است دچار فتق یا بیرونزدگی شود و فشار بیشتری به اعصاب اطراف وارد کند.
3. ضربههای مستقیم یا تصادفات
ضربههای ناگهانی، مانند تصادفات رانندگی، سقوط از ارتفاع یا آسیبهای ورزشی، میتوانند فشار زیادی به ستون فقرات وارد کرده و دیسکها را دچار پارگی یا جابجایی کنند. این نوع آسیبها معمولاً باعث میشوند که دیسک از جای خود بیرون زده و به اعصاب فشار بیاورد.
4. نشستن طولانیمدت و سبک زندگی کمتحرک
افرادی که به مدت طولانی پشت میز مینشینند یا تحرک کمی دارند، ممکن است به دلیل فشار مداوم بر دیسکهای کمر دچار آسیب شوند. نشستن نادرست و خم شدن طولانیمدت میتواند باعث فشرده شدن دیسکها و در نتیجه مشکلات مختلفی مانند فتق دیسک کمر شود.
5. چاقی و اضافه وزن
وزن اضافی فشار زیادی به ستون فقرات، به ویژه دیسکهای کمر، وارد میکند. افراد چاق به دلیل اضافهوزن معمولاً بیشتر در معرض آسیب به دیسکهای کمر قرار دارند، زیرا فشار اضافی میتواند سبب فرسایش و آسیب به دیسکها شود.
6. ژنتیک و عوامل ارثی
برخی افراد به دلیل عوامل ژنتیکی مستعد آسیب به دیسکهای کمر هستند. ساختار بدنی یا ویژگیهای خاص آنها میتواند آنها را به مشکلات دیسک کمر حساستر کند.
7. عدم استفاده صحیح از بدن
حرکات نادرست یا استفاده نادرست از عضلات هنگام انجام فعالیتهای روزمره، مانند بلند کردن اجسام سنگین یا خم شدن به شیوه اشتباه، میتواند فشار زیادی به دیسکهای کمر وارد کند و باعث آسیب دیدن آنها شود.
8. کمبود انعطافپذیری و ضعف عضلات کمر
ضعف عضلات پشتی و عضلات هستهای بدن میتواند به ستون فقرات فشار وارد کرده و موجب آسیب به دیسکهای کمر شود. در صورتی که عضلات حمایتکننده از ستون فقرات ضعیف باشند، دیسکها بیشتر در معرض آسیب قرار دارند.
در نهایت، آسیب به دیسک کمر معمولاً از ترکیب چند عامل به وجود میآید و بیشتر در افرادی که ترکیبی از عواملی مانند کهولت سن، فشارهای طولانیمدت و سبک زندگی نادرست دارند، شایع است.
.jpg?_t=1733757614)
علل دیسک کمر
کهولت سن و تغییرات طبیعی بدن
با گذشت زمان، ستون فقرات و دیسکهای بین مهرهای تغییرات طبیعی را تجربه میکنند که میتواند به افزایش احتمال آسیب به دیسک کمر منجر شود. این تغییرات به طور معمول از سنین میانه یا اواخر دهههای زندگی آغاز میشوند و به تدریج وضعیت ستون فقرات را تحت تأثیر قرار میدهند. در این بخش، به برخی از مهمترین تغییرات طبیعی بدن که در اثر افزایش سن بر دیسکهای کمر تأثیر میگذارند، اشاره خواهیم کرد:
1. کاهش محتوای آب دیسکها
دیسکهای بین مهرهای عمدتاً از آب تشکیل شدهاند که به آنها انعطافپذیری و توانایی جذب ضربه میدهد. با بالا رفتن سن، میزان آب موجود در دیسکها کاهش مییابد. این امر باعث میشود که دیسکها خشکتر شده و دیگر قادر به جذب ضربه و فشارهای وارده به طور مؤثر نباشند. نتیجه این تغییرات میتواند ضعف و آسیبپذیری بیشتر دیسکها باشد که خطر پارگی یا بیرونزدگی را افزایش میدهد.
2. کاهش انعطافپذیری دیسکها
دیسکها در هنگام رشد و در دوران جوانی، خاصیت ارتجاعی و انعطافپذیری زیادی دارند. اما با افزایش سن، این خاصیت به تدریج کاهش مییابد. دیسکها به طور معمول انعطافپذیر و نرم هستند تا فشارها و تنشهای وارد بر ستون فقرات را جذب کنند، اما در سنین بالاتر این ویژگیها کمتر میشود، که میتواند منجر به سفت شدن دیسکها و عدم توانایی در جبران فشارهای وارد شده به آنها شود.
3. ایجاد ترکها و آسیبهای کوچک در لایه بیرونی دیسکها
لایه خارجی دیسکها (Annulus Fibrosus) که وظیفه محافظت از هسته داخلی را دارد، به تدریج با افزایش سن ضعیف میشود. این لایه ممکن است ترکهایی پیدا کند که در اثر فشارها و تنشهای مختلف، به مرور زمان گسترش پیدا کنند. این ترکها میتوانند زمینهساز بیرونزدگی دیسک و فشاری به اعصاب اطراف شوند.
4. فرسایش دیسکها
با بالا رفتن سن، دیسکها به دلیل استفاده طولانیمدت و فشارهای مداوم دچار فرسایش میشوند. این فرسایش ممکن است به کاهش ارتفاع دیسکها منجر شود، که به نوبه خود باعث کاهش فاصله بین مهرهها و افزایش فشار به اعصاب میشود.
5. آسیب به ساختارهای دیگر ستون فقرات
علاوه بر تغییرات مستقیم در دیسکها، کهولت سن میتواند به کاهش استحکام سایر اجزای ستون فقرات، مانند رباطها و مفاصل، منجر شود. این کاهش استحکام میتواند باعث ناپایداری بیشتر در ناحیه کمر و افزایش احتمال آسیبدیدگی دیسکها شود.
6. ضعف عضلات پشتی
با بالا رفتن سن، بسیاری از افراد ممکن است دچار ضعف در عضلات پشت و هستهای بدن شوند. این ضعف عضلانی باعث میشود که ستون فقرات نتواند به خوبی از خود محافظت کند و فشار بیشتری به دیسکها وارد شود. در نتیجه، این دیسکها بیشتر در معرض آسیب قرار میگیرند.
آسیبها و ضربات فیزیکی
آسیبها و ضربات فیزیکی یکی از علل شایع آسیب به دیسکهای کمر هستند. این نوع آسیبها میتوانند به صورت تصادفی یا در اثر فعالیتهای بدنی شدید رخ دهند. فشارهای ناگهانی و آسیبهای وارد شده به ستون فقرات میتوانند دیسکهای بین مهرهای را دچار آسیب کنند و این آسیبها میتوانند به درد شدید و مشکلات حرکتی منجر شوند.
در این بخش، به انواع مختلف آسیبها و ضربات فیزیکی که میتوانند به دیسک کمر آسیب برسانند، پرداخته میشود:
1. تصادفات و تصادفات رانندگی
تصادفات رانندگی یکی از شایعترین علل آسیبهای شدید به ستون فقرات و دیسکهای کمر هستند. در هنگام تصادف، نیروهای ناگهانی به بدن وارد میشود که میتواند فشار زیادی به دیسکهای کمر وارد کند. این ضربههای شدید ممکن است باعث ایجاد فتق دیسک یا پارگی در لایههای بیرونی دیسک شوند و به اعصاب اطراف فشار بیاورند.
2. سقوط از ارتفاع
سقوط از ارتفاع، به ویژه سقوطهایی که به صورت مستقیم بر کمر فرود میآید، میتواند باعث آسیبهای شدید به دیسکهای کمر شود. در این موارد، دیسکها ممکن است تحت فشار شدیدی قرار گیرند که منجر به بیرونزدگی دیسک یا پارگی آنها شود. علاوه بر آسیب به دیسک، ممکن است مهرهها نیز دچار شکستگی شوند.
3. ضربات مستقیم به کمر
ضربات مستقیم به ناحیه کمر، مانند آسیبهای ورزشی، میتواند فشار زیادی به دیسکها وارد کند. به ویژه در ورزشهایی که شامل ضربات شدید یا تغییرات ناگهانی در جهت حرکت هستند (مانند فوتبال، کشتی یا مبارزات رزمی)، دیسکها ممکن است دچار آسیب شوند. این ضربات میتوانند منجر به فشار غیرعادی به دیسکها و آسیب به ساختارهای دیسکهای کمر شوند.
4. حرکات ناگهانی یا غیرطبیعی
حرکات ناگهانی، مانند چرخشهای شدید کمر یا خم شدن به طور نامناسب (مثلاً در هنگام بلند کردن اجسام سنگین یا چرخش سریع)، میتواند به دیسکهای کمر آسیب بزند. این حرکات باعث فشار غیرطبیعی به دیسکها میشوند و احتمال پارگی یا فتق دیسک را افزایش میدهند. در این نوع آسیبها، فشار ناگهانی به دیسکها باعث بیرونزدگی هسته مرکزی دیسک میشود که ممکن است به اعصاب اطراف فشار وارد کند.
5. آسیبهای ورزشی
ورزشهای خاص، به ویژه ورزشهایی که نیاز به فشار زیاد به کمر دارند (مثل وزنهبرداری، دویدنهای شدید یا ورزشهای تیمی)، میتوانند باعث آسیب به دیسکهای کمر شوند. در این نوع فعالیتها، فشار و تنشهای مکرر به دیسکهای کمر وارد میشود که باعث ضعف و آسیب به آنها میشود. به طور خاص، بلند کردن وزنههای سنگین میتواند فشار زیادی به دیسکها وارد کند، به خصوص اگر تکنیک صحیح رعایت نشود.
6. تصادفات ورزشی یا حادثههای در حین فعالیتهای روزمره
آسیبهای ورزشی یا تصادفات حین فعالیتهای روزمره نیز میتوانند به دیسکهای کمر آسیب وارد کنند. برای مثال، هنگام دویدن یا پیادهروی طولانی، فشار و ارتعاشات مکرر به دیسکها منتقل میشود. اگر این فعالیتها به درستی انجام نشوند یا بدن به درستی گرم نشده باشد، میتوانند منجر به آسیب به دیسکها شوند.
7. کشیدگی یا پارگی عضلات پشتی
گاهی اوقات، کشیدگی یا پارگی عضلات پشت که در نگهداشتن ستون فقرات نقش دارند، باعث میشود که فشار اضافی به دیسکهای کمر وارد شود. در این موارد، به علت ضعف عضلات پشت، دیسکها بیشتر تحت فشار قرار میگیرند و احتمال آسیب به آنها افزایش مییابد.
فشار بیش از حد به کمر
فشار بیش از حد به کمر یکی از علل اصلی آسیب به دیسکهای کمر است. این فشار میتواند در اثر فعالیتهای روزمره، کارهای بدنی شدید، یا حتی عادات نادرست در نشستن و ایستادن ایجاد شود. زمانی که فشار بیشتری به دیسکها و ساختارهای ستون فقرات وارد میشود، دیسکها به تدریج دچار فرسایش شده و احتمال آسیب دیدن آنها افزایش مییابد. در این بخش، به دلایل مختلفی که میتوانند باعث فشار زیاد به کمر و آسیب به دیسکهای کمر شوند، پرداخته خواهد شد.
1. بلند کردن اجسام سنگین به شیوه نادرست
بلند کردن اجسام سنگین یکی از مهمترین عللی است که میتواند فشار زیادی به کمر وارد کند. اگر هنگام بلند کردن اجسام، به ویژه اجسام سنگین، از تکنیکهای صحیح استفاده نشود، تمام فشار به جای عضلات پا و ران، بر کمر وارد میشود. خم شدن از کمر و بلند کردن اجسام به این شیوه میتواند به دیسکها فشار زیاد وارد کند و حتی باعث فتق دیسک شود.
2. نشستن طولانیمدت به شیوه نادرست
نشستن طولانیمدت، به ویژه به شیوه نادرست، یکی دیگر از عوامل فشار بیش از حد به کمر است. بسیاری از افراد به دلیل شغلهای دفتری و کار با کامپیوتر، ساعات زیادی را در حالت نشسته سپری میکنند. نشستن نادرست و نداشتن حمایت مناسب برای کمر میتواند فشار زیادی به دیسکهای کمر وارد کند و باعث بروز مشکلاتی مانند درد مزمن کمر، آسیب به دیسکها و کاهش انعطافپذیری شود.
3. وزن اضافی و چاقی
اضافهوزن فشار زیادی به کمر وارد میکند، زیرا وزن اضافی بر روی دیسکهای کمر فشاری بیشتر از حد معمول وارد میآورد. افراد چاق معمولاً بیشتر در معرض خطر مشکلات کمر هستند زیرا اضافهوزن میتواند باعث فشار بر دیسکها و ایجاد درد و آسیب به ستون فقرات شود. چاقی میتواند به طور مستقیم منجر به تغییرات در عملکرد دیسکها و کاهش توانایی آنها در جذب ضربات و فشارها گردد.
4. فعالیتهای ورزشی شدید و مکرر
ورزشهای خاص مانند دویدن، وزنهبرداری یا ورزشهای دیگر که نیاز به حرکات فشاری دارند، ممکن است فشار زیادی به کمر وارد کنند. این فشار ممکن است به ویژه در افرادی که تکنیک صحیح را رعایت نمیکنند یا بیش از حد خود را تحت فشار قرار میدهند، منجر به آسیب به دیسکها و مشکلات کمر شود. به عنوان مثال، دویدن طولانیمدت بدون آمادگی بدنی مناسب میتواند به ستون فقرات آسیب بزند و دیسکها را تحت فشار شدید قرار دهد.
5. ایستادن طولانیمدت
ایستادن به مدت طولانی، به ویژه اگر بدن در حالت غیرطبیعی یا نادرست قرار گیرد، میتواند فشار زیادی به دیسکهای کمر وارد کند. افرادی که در شغلهای خود مجبور به ایستادن طولانیمدت هستند (مانند فروشندگان یا کارکنان فنی) ممکن است به مرور زمان دچار مشکلات کمر شوند. ایستادن نادرست، به ویژه در شرایطی که وزن بدن به طور نامناسب توزیع شود، میتواند باعث فشار زیاد به دیسکها و ایجاد آسیب شود.
6. حرکات چرخشی یا ناگهانی کمر
حرکات ناگهانی و چرخشی کمر میتوانند فشار زیادی به دیسکهای کمر وارد کنند. این حرکات به خصوص زمانی که فرد کمر خود را بدون آمادگی یا هنگام بلند کردن اجسام یا انجام فعالیتهای بدنی شدید میچرخاند، میتواند باعث آسیب به دیسکها شود. این نوع حرکات ممکن است باعث کشیدگی یا پارگی دیسکها و فشار به اعصاب اطراف آنها گردد.
7. کاهش قدرت عضلات پشتی
عضلات پشت مسئول حمایت از ستون فقرات هستند. زمانی که این عضلات ضعیف میشوند یا توسعه نمییابند، دیسکها و سایر ساختارهای ستون فقرات باید بار بیشتری را تحمل کنند. ضعف عضلات پشت به ویژه در افراد کمتحرک یا کسانی که به صورت نامناسب ورزش میکنند، میتواند باعث فشار بیشتر بر دیسکها شود. تقویت عضلات کمر و عضلات مرکزی بدن میتواند به کاهش فشار و آسیبهای ناشی از آن کمک کند.
.jpg?_t=1733757014)
عوامل ژنتیکی و ارثی
عوامل ژنتیکی و ارثی نقش قابل توجهی در بروز مشکلات کمر و آسیب به دیسکهای بین مهرهای دارند. برخی از افراد به طور طبیعی به دلیل ویژگیهای ژنتیکی خود مستعد ابتلا به مشکلات کمر هستند. این عوامل میتوانند باعث ضعف در ساختارهای استخوانی و بافتی ستون فقرات، کاهش انعطافپذیری دیسکها، و یا پیشزمینهای برای ابتلا به بیماریهای خاص در کمر شوند. در این بخش، به تأثیرات ژنتیک و ارث بر دیسکهای کمر و مشکلات مرتبط با آن پرداخته میشود.
1. ژنتیک و ساختار ستون فقرات
ساختار طبیعی ستون فقرات و دیسکهای کمر تا حد زیادی تحت تأثیر وراثت قرار دارد. برخی افراد به طور ژنتیکی ویژگیهایی دارند که باعث میشود دیسکها و مهرههای آنها به راحتی دچار آسیب شوند. برای مثال، ساختار استخوانی ضعیف، کوچکی اندازه دیسکها، یا شلی و ضعف در بافتهای همبند میتواند خطر آسیب به دیسکها را افزایش دهد.
2. ابتلا به بیماریهای ارثی مانند دژنراسیون دیسک
برخی از بیماریهای ارثی وجود دارند که مستقیماً به مشکلات کمر و دیسکهای بین مهرهای مرتبط هستند. یکی از این بیماریها دژنراسیون دیسک (Degenerative Disc Disease) است. این بیماری که به طور معمول در افراد مسنتر مشاهده میشود، میتواند به صورت ارثی در خانوادهها منتقل شود. در این بیماری، دیسکهای بین مهرهای به تدریج فرسوده و خشک میشوند، و این فرسایش میتواند منجر به مشکلات جدی مانند درد کمر و فتق دیسک شود.
3. آسیبپذیری به فتق دیسک (Herniated Disc)
افرادی که سابقه خانوادگی از فتق دیسک دارند، معمولاً بیشتر در معرض این نوع آسیب قرار دارند. در فتق دیسک، هسته داخلی دیسک از لایه خارجی آن بیرون زده و به اعصاب اطراف فشار وارد میکند. عوامل ژنتیکی میتوانند تأثیر زیادی بر استحکام و انعطافپذیری دیسکها داشته باشند. اگر فردی در خانواده خود سابقه فتق دیسک یا بیماریهای مشابه داشته باشد، احتمال ابتلا به این مشکلات در او نیز بیشتر خواهد بود.
4. ارتباط با بیماریهای بافت همبند
بیماریهای ارثی که بر بافت همبند بدن تأثیر میگذارند، مانند بیماری مارفان یا اکلرز، میتوانند به ضعف در ساختار ستون فقرات و دیسکها منجر شوند. این نوع بیماریها معمولاً به طور مستقیم بر کشش و استحکام بافتهای همبند تأثیر میگذارند و میتوانند باعث ناپایداری و ضعف در دیسکها و دیگر اجزای ستون فقرات شوند. به همین دلیل، افرادی که این نوع بیماریها را به صورت ارثی به ارث میبرند، بیشتر در معرض آسیب به دیسکهای کمر قرار دارند.
5. تفاوتهای ژنتیکی در سرعت فرسایش دیسکها
در برخی از افراد، ژنتیک میتواند بر سرعت فرسایش دیسکهای کمر تأثیر بگذارد. به این معنی که برخی افراد به طور طبیعی دیسکهای خود را سریعتر از دیگران از دست میدهند و دچار فرسایش میشوند. این تفاوتها میتواند باعث شود که برخی افراد در سنین پایینتر نسبت به دیگران دچار مشکلات کمر و دیسک شوند.
6. نقش ژنها در ایجاد دیسکهای ضعیفتر
برخی ژنها میتوانند به طور مستقیم بر ساختار دیسکها تأثیر بگذارند. مثلاً ژنهایی که در تولید کلاژن، ماده اصلی بافتهای همبند نقش دارند، میتوانند سبب ضعف در دیسکهای کمر شوند. ضعف در کلاژن موجب میشود که دیسکها نتوانند به خوبی فشارهای وارده را تحمل کنند و احتمال آسیب به آنها بیشتر میشود.
7. چاقی ارثی و مشکلات کمر
برخی افراد به صورت ژنتیکی مستعد اضافهوزن هستند، که این خود فشار اضافی به کمر وارد میکند. اضافهوزن میتواند فشار زیادی بر دیسکهای کمر و سایر اجزای ستون فقرات وارد کند و خطر آسیب و دژنراسیون دیسکها را افزایش دهد. اگر در خانوادهای سابقه چاقی وجود داشته باشد، احتمال ابتلا به مشکلات کمر نیز بیشتر میشود.
سبک زندگی نادرست و نشستن طولانی مدت
سبک زندگی نادرست و نشستن طولانیمدت از عوامل عمدهای هستند که میتوانند باعث فشار زیادی به دیسکهای کمر و ایجاد مشکلات مختلف در ستون فقرات شوند. در دنیای امروز، به ویژه با توجه به افزایش مشاغل دفتری و کار با کامپیوتر، بسیاری از افراد زمان زیادی را در حالت نشسته سپری میکنند. نشستن طولانیمدت به شیوه نادرست نه تنها بر سلامت کمر تأثیر منفی میگذارد، بلکه میتواند به بروز مشکلات جدی مانند درد کمر، فتق دیسک و کاهش توانایی حرکت منجر شود. در این بخش، به تأثیرات سبک زندگی نادرست و نشستن طولانیمدت بر سلامت کمر پرداخته میشود.
1. نشستن طولانیمدت و اثرات آن بر کمر
نشستن طولانیمدت، به ویژه در شرایطی که فرد به درستی پشتیبانی نمیشود یا از وضعیت بدن نادرست استفاده میکند، میتواند به دیسکهای کمر فشار زیادی وارد کند. این فشار به مرور زمان باعث مشکلات مختلفی در دیسکها و ستون فقرات میشود. نشستن به مدت طولانی بدون حرکت میتواند باعث کاهش جریان خون در نواحی مختلف بدن، به ویژه در ناحیه کمر شود که منجر به ضعف عضلات پشت و کاهش انعطافپذیری ستون فقرات میشود.
2. نشستن نادرست
نشستن نادرست یکی از دلایل اصلی مشکلات کمر است. بسیاری از افراد به طور ناخودآگاه هنگام نشستن در پشت میز یا هنگام کار با کامپیوتر به وضعیتهای غلط مینشینند. به طور مثال، نشستن با کمر خمیده، گردن جلو آمده و شانههای افتاده باعث وارد شدن فشار زیادی به دیسکهای کمر و ستون فقرات میشود. این وضعیت میتواند باعث آسیبهای دائمی به دیسکهای بین مهرهای و ایجاد درد مزمن در کمر شود.
3. کمتحرکی و ضعف عضلات
نشستن طولانیمدت و عدم فعالیت بدنی باعث ضعیف شدن عضلات پشت و شکم میشود. این عضلات مسئول حمایت از ستون فقرات و حفظ تعادل بدن هستند. وقتی این عضلات ضعیف میشوند، فشار بیشتری به دیسکهای کمر وارد میشود که میتواند باعث مشکلاتی مانند فتق دیسک، درد کمر و انحرافات ستون فقرات شود. همچنین، کمتحرکی باعث کاهش انعطافپذیری و آسیبپذیری بیشتر در نواحی مختلف بدن، از جمله کمر، میشود.
4. افزایش فشار بر دیسکها
در حالت نشسته، به ویژه هنگامی که بدن به طور غیرطبیعی خم یا پیچیده شده است، فشار زیادی به دیسکهای کمر وارد میشود. به عنوان مثال، زمانی که فرد به جلو خم میشود یا سر خود را به جلو میآورد، فشار اضافی به دیسکهای کمر و گردن منتقل میشود. این فشار اضافی میتواند باعث بروز مشکلات دیسکها مانند فتق یا بیرونزدگی آنها شود. به مرور زمان، این فشار میتواند باعث دژنراسیون دیسکها و کاهش عملکرد آنها شود.
5. تأثیر بر گردش خون
نشستن طولانیمدت میتواند باعث کاهش جریان خون به نواحی مختلف بدن، به ویژه کمر، شود. کاهش جریان خون باعث میشود که مواد مغذی به خوبی به دیسکها و سایر ساختارهای ستون فقرات نرسد. این مسئله میتواند باعث فرسایش و ضعف در دیسکها شود. همچنین، عدم تحرک و فشار بر دیسکها میتواند موجب تورم و التهاب در این ناحیه گردد که به نوبه خود باعث افزایش درد و ناراحتی خواهد شد.
6. تأثیر بر وضعیت بدنی
نشستن طولانیمدت میتواند باعث تغییرات منفی در وضعیت بدنی فرد شود. به عنوان مثال، نشستن به مدت طولانی به طور مستقیم بر انحنای طبیعی ستون فقرات تأثیر میگذارد و میتواند منجر به تغییرات در قوس کمر و گردن شود. این تغییرات باعث میشوند که بدن برای جبران مشکلات ناشی از این تغییرات، فشار بیشتری به دیسکهای کمر وارد کند که به نوبه خود میتواند منجر به مشکلات جدیتر کمر شود.
7. استراحت نکردن و حرکت نکردن
یکی از اشتباهات رایج در محیطهای کاری نشستن مداوم بدون استراحت و حرکت است. اگر فردی بدون بلند شدن از جای خود و حرکت کردن به مدت طولانی بنشیند، فشار ثابت و طولانیمدت به دیسکها و مهرهها وارد میشود. این مسئله میتواند به مرور زمان منجر به آسیبهای دائمی شود. افرادی که ساعات زیادی را پشت میز مینشینند باید هر از گاهی بلند شوند، حرکت کنند و عضلات خود را کشش دهند تا فشار از دیسکها و ستون فقرات برداشته شود.
8. عادات نادرست در استفاده از وسایل
عادات نادرست مانند استفاده از صندلیهای غیر ارگونومیک، تنظیم نادرست ارتفاع میز و صفحهکلید کامپیوتر، و یا نگاه کردن به صفحهنمایش در زوایای نامناسب، میتواند فشار اضافی به کمر و ستون فقرات وارد کند. بسیاری از افرادی که ساعات طولانی را در برابر کامپیوتر میگذرانند، ممکن است متوجه آسیبهای تدریجی در کمر و گردن نشوند، اما این وضعیتها میتوانند به مرور زمان باعث مشکلات جدیتری شوند.
.jpg?_t=1733757367)
علائم دیسک کمر
درد کمر و تیر کشیدن به پاها
درد کمر یکی از شایعترین علائم مشکلات دیسک کمر است که میتواند به شکلهای مختلفی از جمله درد شدید، تیر کشیدن یا سوزش در ناحیه کمر و پاها ظاهر شود. این درد ممکن است به طور ناگهانی شروع شود و شدت آن به مرور زمان افزایش یابد. تیر کشیدن به پاها که اغلب در اثر فشار بر اعصاب سیاتیک ایجاد میشود، یکی از علامتهای رایج در مبتلایان به مشکلات دیسک کمر، به ویژه فتق دیسک، است. در این بخش، به تشریح علائم درد کمر و تیر کشیدن به پاها پرداخته میشود.
1. درد کمر (Lower Back Pain)
درد کمر یکی از اصلیترین و شایعترین علائم دیسک کمر است. این درد میتواند به صورت حاد یا مزمن ظاهر شود و معمولاً در ناحیه پایین کمر احساس میشود. شدت درد ممکن است متفاوت باشد و از یک احساس خفیف ناراحتی تا درد شدید و ناتوانکننده متغیر باشد. در مواردی که دیسکها دچار فرسایش یا فتق میشوند، درد کمر ممکن است به دلیل فشاری که بر مهرهها و اعصاب وارد میشود، شدت بیشتری پیدا کند.
2. تیر کشیدن به پاها (Radiating Pain)
یکی از علائم کلاسیک دیسک کمر، تیر کشیدن به پاها است که به ویژه در فتق دیسک مشاهده میشود. زمانی که دیسکهای بین مهرهای آسیب میبینند یا جابهجا میشوند، ممکن است به اعصاب اطراف ستون فقرات فشار وارد کنند. این فشار میتواند به عصب سیاتیک (که از قسمت پایین کمر به سمت پاها کشیده میشود) آسیب بزند و منجر به درد شدید، تیر کشیدن یا سوزش در پاها شود. این درد معمولاً از کمر شروع شده و به ناحیه لگن، ران، زانو، ساق پا و حتی انگشتان پا کشیده میشود. تیر کشیدن به پاها میتواند بهطور متناوب یا مداوم باشد و معمولاً با فعالیتهای خاص مانند نشستن طولانیمدت، ایستادن یا بلند شدن از جایی تشدید میشود.
3. سوزش و بیحسی
علاوه بر درد و تیر کشیدن، افراد مبتلا به مشکلات دیسک کمر ممکن است احساس سوزش یا بیحسی در پاها داشته باشند. این علائم به دلیل فشاری است که به اعصاب ناحیه کمر وارد میشود. بیحسی در ناحیههای خاصی از پاها و احساس سوزش میتواند نشاندهنده تحریک یا آسیب به اعصاب باشد و در برخی موارد، ممکن است با ضعف عضلانی نیز همراه باشد. این علائم معمولاً در یک یا هر دو پا مشاهده میشود.
4. ضعف عضلانی
یکی دیگر از علائم دیسک کمر، ضعف عضلانی در پاها است. وقتی که دیسکها به اعصاب فشار میآورند، میتوانند باعث اختلال در ارسال سیگنالهای عصبی به عضلات پا شوند. این وضعیت میتواند منجر به ضعف در عضلات پا، دشواری در راه رفتن، یا احساس عدم ثبات هنگام ایستادن یا حرکت شود. ضعف عضلانی ممکن است باعث شود که فرد احساس کند پاهایش توانایی تحمل وزن بدن را ندارند.
5. دردی که با حرکات خاص تشدید میشود
درد ناشی از مشکلات دیسک کمر معمولاً با برخی حرکات خاص تشدید میشود. به عنوان مثال، خم شدن به جلو، بلند شدن از حالت نشسته، یا چرخاندن کمر میتواند باعث افزایش درد و تیر کشیدن به پاها شود. این افزایش درد به دلیل فشاری است که هنگام انجام این حرکات به دیسکها و اعصاب وارد میشود. افرادی که دچار فتق دیسک یا سایر مشکلات دیسک کمر هستند، معمولاً باید از انجام حرکتهای شدید و چرخشی خودداری کنند تا از تشدید درد جلوگیری کنند.
6. درد متناوب
در برخی موارد، درد ناشی از دیسک کمر به طور متناوب میآید و میرود. این به این معنی است که فرد ممکن است برای مدت زمانهایی از روز بدون درد باشد، اما در لحظاتی خاص یا پس از انجام فعالیتهای خاص مانند بلند شدن یا جابجایی اجسام سنگین، درد شدید به سراغ او بیاید. این الگوی متناوب درد معمولاً به دلیل فشار یا تحریک موقت به اعصاب است که با تغییر وضعیت بدن یا فعالیتهای روزمره شدت مییابد.
7. درد شدید هنگام نشستن یا ایستادن طولانیمدت
نشستن یا ایستادن طولانیمدت میتواند باعث تشدید درد کمر و تیر کشیدن به پاها شود. در این وضعیتها، فشار بیشتری به دیسکها و اعصاب وارد میشود که میتواند منجر به افزایش درد شود. به همین دلیل، افرادی که دچار مشکلات دیسک کمر هستند باید از نشستن طولانیمدت و ایستادن بیحرکت اجتناب کنند و در صورت لزوم، هر از گاهی وضعیت بدن خود را تغییر دهند.
بیحسی و ضعف در اندامها
بیحسی و ضعف در اندامها از علائم رایج دیسک کمر است که معمولاً به دلیل فشاری که به اعصاب ستون فقرات وارد میشود، بروز میکند. این علائم بهویژه در مبتلایان به فتق دیسک، دژنراسیون دیسک یا آسیبهای دیگر کمر مشاهده میشود. هنگامی که دیسکهای بین مهرهای آسیب میبینند یا جابهجا میشوند، میتوانند به اعصاب اطراف ستون فقرات فشار بیاورند که منجر به بیحسی، ضعف عضلانی و کاهش عملکرد اندامها میشود. در این بخش، به توضیح علائم بیحسی و ضعف در اندامها، دلایل بروز این علائم و نحوه مدیریت آنها پرداخته میشود.
1. بیحسی (Numbness)
بیحسی یکی از علائم شایع مشکلات دیسک کمر است که معمولاً در ناحیه پاها، رانها یا گاهی اوقات در دستها احساس میشود. این حالت به دلیل فشار بر اعصاب ستون فقرات، به ویژه عصب سیاتیک، رخ میدهد. زمانی که دیسکها دچار آسیب یا فتق میشوند، فشار وارد شده بر اعصاب میتواند موجب از دست دادن حس در ناحیههایی از بدن شود. این بیحسی ممکن است به صورت دائمی یا موقت باشد و گاهی با احساس گزگز یا سوزش همراه است.
انواع بیحسی:
- بیحسی در پاها: فشار بر اعصاب کمر میتواند منجر به بیحسی یا کاهش حس در پاها شود. این بیحسی معمولاً در نواحی ران، ساق پا یا حتی انگشتان پا احساس میشود.
- بیحسی در ناحیه کمر و باسن: در مواردی که آسیب به دیسکهای کمر شدید باشد، ممکن است فرد بیحسی را در ناحیه پایین کمر یا باسن نیز تجربه کند.
- بیحسی همراه با گزگز: در برخی موارد، بیحسی با احساس گزگز یا "سوزن سوزن شدن" در اندامها همراه است که به دلیل تحریک عصبها ایجاد میشود.
2. ضعف عضلانی (Muscle Weakness)
ضعف عضلانی یکی دیگر از علائم شایع دیسک کمر است که معمولاً به دلیل فشار وارد شده به اعصاب ایجاد میشود. هنگامی که دیسکها به اعصاب ستون فقرات فشار میآورند، این فشار میتواند به توانایی ارسال سیگنالهای عصبی به عضلات آسیب بزند. این مسئله موجب ضعف در عضلات ناحیه آسیبدیده میشود که میتواند عملکرد طبیعی اندامها را مختل کند.
انواع ضعف عضلانی:
- ضعف در پاها: هنگامی که دیسکهای کمر تحت فشار قرار میگیرند، عصب سیاتیک ممکن است تحت تأثیر قرار بگیرد و منجر به ضعف در پاها شود. افراد ممکن است احساس کنند که پاهایشان توانایی تحمل وزن بدن را ندارند یا دچار مشکل در راه رفتن میشوند.
- ضعف در عضلات کمر و لگن: در برخی موارد، ضعف عضلانی ممکن است در ناحیه کمر و لگن احساس شود که میتواند به کاهش قدرت کنترل بدن و حرکت منجر شود.
- اختلال در عملکرد عضلات دست: در صورتی که آسیب به دیسکهای گردن یا مهرههای بالای کمر وارد شده باشد، ضعف عضلانی میتواند به دستها نیز منتقل شود. این ضعف ممکن است به صورت احساس ضعف در گرفتن اشیاء، مشکل در نوشتن یا انجام کارهای دقیق نمایان شود.
3. علت بیحسی و ضعف در اندامها
بیحسی و ضعف در اندامها معمولاً به دلیل یکی از موارد زیر به وجود میآید:
- فشار به عصبها: زمانی که دیسکهای بین مهرهای آسیب دیده یا فتق میشوند، ممکن است باعث فشرده شدن اعصاب ستون فقرات شوند. این فشار باعث اختلال در انتقال سیگنالهای عصبی به عضلات و نواحی مختلف بدن میشود.
- دژنراسیون دیسکها: با افزایش سن و فرسایش دیسکها، دیسکها قادر به تحمل فشارها و استرسهای روزمره نخواهند بود و این میتواند منجر به فشار بر اعصاب شود.
- فتق دیسک: زمانی که مواد داخلی دیسک از لایه خارجی آن بیرون میآید و به اعصاب فشار میآورد، این حالت میتواند به بیحسی و ضعف عضلانی در اندامها منجر شود.
- عوامل فشاری خارجی: در مواردی که آسیبهایی مانند تصادف، بلند کردن اجسام سنگین یا نشستن در وضعیت نادرست به ستون فقرات وارد میشود، فشار به دیسکها و اعصاب میتواند باعث این علائم شود.
4. نحوه مدیریت بیحسی و ضعف عضلانی
برای مدیریت بیحسی و ضعف عضلانی ناشی از دیسک کمر، روشهای مختلف درمانی وجود دارد:
- فیزیوتراپی: یکی از مهمترین روشهای درمانی برای تقویت عضلات پشت و بهبود قدرت عضلانی در نواحی آسیبدیده، فیزیوتراپی است. فیزیوتراپی میتواند به بازگرداندن قدرت به عضلات و کاهش فشار بر اعصاب کمک کند.
- داروهای ضد درد و ضد التهابی: داروهای ضد درد مانند ایبوپروفن و داروهای ضد التهابی غیر استروئیدی (NSAIDs) میتوانند برای کاهش درد و التهاب ناشی از فشار بر اعصاب مؤثر باشند.
- تمرینات کششی و تقویتی: انجام تمرینات کششی و تقویتی برای عضلات کمر و پاها میتواند به تقویت عضلات و کاهش فشار به دیسکها و اعصاب کمک کند.
- جراحی: در صورتی که علائم بیحسی و ضعف عضلانی با درمانهای غیرجراحی بهبود نیابد، جراحی ممکن است ضروری باشد. جراحی برای اصلاح فتق دیسک یا حذف فشار از روی اعصاب انجام میشود.
5. نکات پیشگیری
برای پیشگیری از بیحسی و ضعف عضلانی ناشی از مشکلات دیسک کمر، توصیه میشود:
- حفظ وضعیت بدنی صحیح: نشستن و ایستادن در وضعیتهای ارگونومیک و صحیح میتواند از فشار به دیسکها جلوگیری کند.
- تقویت عضلات کمر: انجام تمرینات تقویتی برای عضلات کمر و شکم میتواند از آسیبهای دیسک و اعصاب جلوگیری کند.
- فعالیت بدنی منظم: فعالیتهای ورزشی مانند پیادهروی، شنا یا دوچرخهسواری میتواند به حفظ انعطافپذیری و سلامت ستون فقرات کمک کند.
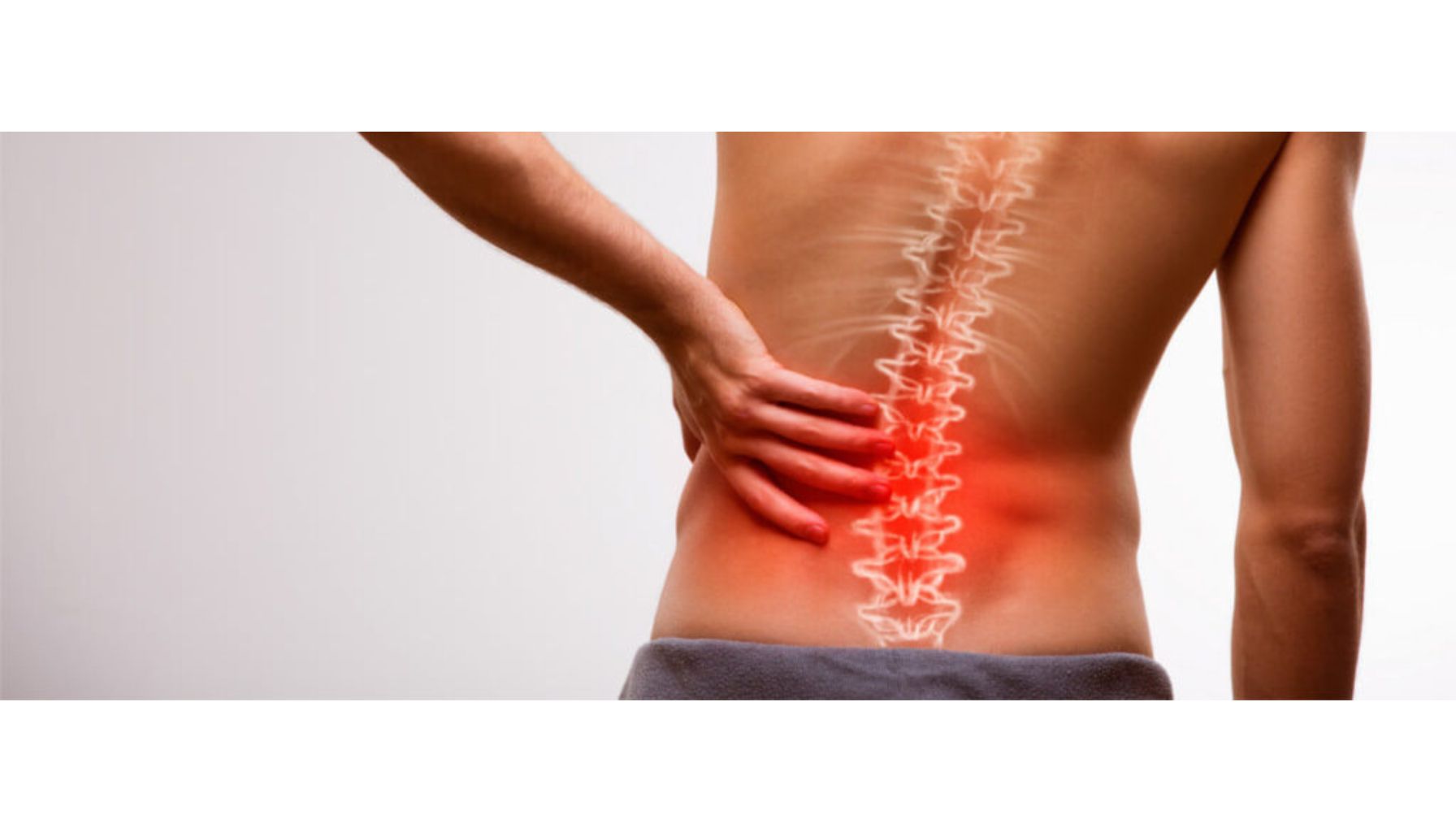
کاهش انعطافپذیری و حرکت محدود
کاهش انعطافپذیری و محدودیت در حرکت یکی از علائم شایع و دردناک در افرادی است که به مشکلات دیسک کمر مبتلا هستند. دیسکهای بین مهرهای نقش مهمی در حرکت آزادانه ستون فقرات دارند و هرگونه آسیب به این دیسکها میتواند تأثیر مستقیمی بر قابلیت حرکت و انعطافپذیری کمر داشته باشد. این مشکلات معمولاً در نتیجه فشار به اعصاب، التهاب یا آسیب به دیسکها و مفاصل ستون فقرات به وجود میآید. در این بخش، به تحلیل علل و تأثیرات کاهش انعطافپذیری و حرکت محدود در دیسک کمر پرداخته میشود.
1. کاهش انعطافپذیری در ستون فقرات
دیسکهای بین مهرهای در ستون فقرات بهعنوان «فنرهای» طبیعی عمل میکنند که به مهرهها اجازه حرکت نرم و آزادانه را میدهند. وقتی دیسکها آسیب میبینند یا دچار فرسایش میشوند، توانایی آنها در جذب فشار و فراهم کردن حرکت طبیعی کاهش مییابد. این مشکل بهویژه در مراحل پیشرفتهتر بیماری دیسک کمر، مانند فتق یا دژنراسیون دیسک، قابل مشاهده است. در این شرایط، حرکت مهرهها دچار محدودیت شده و ممکن است در فعالیتهای روزمره، مانند خم شدن به جلو، چرخاندن بدن یا بلند کردن اجسام، اختلال ایجاد شود.
2. التهاب و سفتی عضلات
زمانی که دیسکها آسیب میبینند، معمولاً التهاب و درد به وجود میآید. این التهاب میتواند باعث سفتی عضلات اطراف کمر و ستون فقرات شود و حرکت آزادانه کمر را محدود کند. بدن به طور طبیعی برای محافظت از ناحیه آسیبدیده، عضلات اطراف آن را منقبض میکند. این انقباض باعث میشود که عضلات کمر به سختی کشش یابند و انعطافپذیری آنها کاهش یابد. در نتیجه، فرد ممکن است هنگام تلاش برای انجام حرکات خاص، مانند بلند شدن از زمین یا چرخیدن، دچار درد و محدودیت حرکت شود.
3. ناتوانی در خم شدن یا چرخاندن کمر
یکی از نشانههای بارز کاهش انعطافپذیری کمر، ناتوانی در انجام حرکات سادهای مانند خم شدن به جلو یا چرخاندن بدن است. هنگامی که دیسکهای بین مهرهای آسیب میبینند، حرکت آزادانه مهرهها مختل میشود و فرد قادر به انجام حرکتهایی که قبلاً به راحتی انجام میداد، نیست. به عنوان مثال، فرد ممکن است در هنگام خم شدن برای برداشتن شیئی از زمین یا چرخش برای نگاه کردن به سمت دیگری دچار درد شدید شود و نتواند بهطور طبیعی بدن خود را حرکت دهد.
4. فشار به اعصاب و محدودیت حرکت
دیسکهای آسیبدیده ممکن است به اعصاب اطراف ستون فقرات فشار وارد کنند. این فشار بر اعصاب میتواند باعث درد، بیحسی، یا ضعف در اندامها شود که به نوبه خود محدودیت در حرکت را به همراه میآورد. برای مثال، فشار بر عصب سیاتیک میتواند منجر به درد و بیحسی در پاها شود که حرکت آزادانه پاها را محدود میکند. این مشکل بهویژه در فعالیتهایی که نیاز به حرکت سریع یا تغییر موقعیت بدن دارند، مانند ورزش یا انجام فعالیتهای فیزیکی، باعث ایجاد اختلال میشود.
5. خستگی و کاهش توان جسمانی
کاهش انعطافپذیری و حرکت محدود میتواند به احساس خستگی و کاهش توان جسمانی منجر شود. افراد مبتلا به مشکلات دیسک کمر ممکن است نتوانند بهطور مداوم یا به مدت طولانی فعالیتهای فیزیکی را انجام دهند. این مسئله باعث میشود که توان جسمانی فرد کاهش یابد و به مرور زمان فعالیتهای روزمره و اجتماعی خود را محدود کند. علاوه بر این، محدودیت در حرکت و کاهش فعالیت بدنی میتواند به ضعف عضلانی، افزایش وزن و مشکلات مربوط به سلامتی منجر شود.
6. درد مزمن و تشدید آن با حرکت
درد مزمن یکی از مشکلات رایج در افراد مبتلا به دیسک کمر است. این درد معمولاً به دلیل آسیب به دیسکها، فشار به اعصاب و التهاب در نواحی مختلف کمر به وجود میآید. در بسیاری از موارد، حرکت بهویژه حرکتهای ناگهانی یا چرخشی، میتواند درد را تشدید کند و محدودیت در حرکت ایجاد نماید. افراد مبتلا به مشکلات دیسک کمر معمولاً از انجام فعالیتهایی که باعث تشدید درد میشود، خودداری میکنند، که این موضوع به نوبه خود به کاهش انعطافپذیری و محدودیت حرکت منجر میشود.
7. عوامل روانی و استرس
علاوه بر عواملی که بهطور فیزیکی بر انعطافپذیری و حرکت کمر تأثیر میگذارند، استرس و عوامل روانی نیز میتوانند نقش مهمی در محدودیت حرکت داشته باشند. درد مزمن و نگرانیهای مربوط به سلامت کمر میتوانند موجب کاهش توانایی جسمانی فرد و افزایش تنش عضلانی شوند. این تنشهای عضلانی میتوانند به بروز سفتی و محدودیت حرکت منجر شوند. در برخی از موارد، ترس از تشدید درد یا آسیب بیشتر ممکن است فرد را از انجام فعالیتهای فیزیکی دور کند، که خود به محدودیت بیشتر در حرکت میانجامد.
8. راهکارهای بهبود انعطافپذیری و حرکت
برای بهبود انعطافپذیری و افزایش دامنه حرکتی در افراد مبتلا به مشکلات دیسک کمر، میتوان از روشهای مختلف درمانی و ورزشی استفاده کرد:
- فیزیوتراپی و تمرینات کششی: فیزیوتراپی و تمرینات کششی میتوانند به بازگشت انعطافپذیری و تقویت عضلات اطراف ستون فقرات کمک کنند. این تمرینات معمولاً شامل حرکات کششی ملایم و تقویتی است که باعث کاهش فشار از روی دیسکها و اعصاب میشود.
- تمرینات تقویتی و استقامتی: تقویت عضلات مرکزی بدن (عضلات شکم، کمر و لگن) به حمایت از ستون فقرات و کاهش فشار بر دیسکها کمک میکند.
- یوگا و پیلاتس: این تمرینات میتوانند به بهبود انعطافپذیری کمر، کاهش استرس و بهبود وضعیت بدن کمک کنند. بسیاری از حرکات یوگا به کشش و تقویت عضلات کمر کمک میکنند.
- جراحی: در موارد شدید که روشهای غیرجراحی مؤثر نباشند، جراحی ممکن است گزینهای برای رفع محدودیت حرکت و بازگشت به وضعیت عادی باشد.
علائم عصبی و تأثیر بر عملکرد بدن
مشکلات دیسک کمر نه تنها باعث درد فیزیکی میشوند، بلکه میتوانند تأثیرات عصبی زیادی بر عملکرد بدن داشته باشند. فشار به اعصاب از سوی دیسکهای آسیبدیده یا فتق دیسکها، میتواند منجر به علائم عصبی مختلفی شود که در سایر بخشهای بدن بهویژه اندامها تأثیر میگذارند. این علائم میتوانند از درد و بیحسی گرفته تا ضعف عضلانی و اختلال در عملکردهای حسی و حرکتی متغیر باشند. در این بخش، به بررسی علائم عصبی ناشی از مشکلات دیسک کمر و تأثیرات آنها بر عملکرد بدن پرداخته میشود.
1. درد عصبی (Neuropathic Pain)
درد عصبی یکی از شایعترین علائم در بیماران مبتلا به مشکلات دیسک کمر است که به دلیل فشار بر اعصاب ستون فقرات ایجاد میشود. این نوع درد ممکن است بهصورت سوزش، تیر کشیدن یا حتی درد شدید در نواحی خاصی از بدن، مانند پاها، باسن یا حتی انگشتان، احساس شود. این درد به دلیل تحریک یا آسیب به اعصاب، غالباً با حرکات خاص تشدید میشود و ممکن است بهطور مداوم یا بهصورت دورهای تجربه گردد. درد عصبی معمولاً به علت آسیب به عصب سیاتیک ناشی از فتق دیسکهای کمر رخ میدهد.
ویژگیهای درد عصبی:
- سوزش و تیر کشیدن: درد معمولاً بهصورت سوزش یا تیر کشیدن در اندامهای تحت تأثیر عصب احساس میشود.
- درد منتشر: در برخی موارد، درد ممکن است از کمر شروع شده و به نواحی دیگر مانند باسن، ران و ساق پا منتشر شود.
- تشدید با حرکت: این نوع درد معمولاً با حرکات خاص مانند چرخیدن یا خم شدن به جلو تشدید میشود.
2. بیحسی و کاهش حساسیت (Numbness and Sensory Loss)
بیحسی و کاهش حساسیت از دیگر علائم عصبی شایع در دیسک کمر هستند. زمانی که دیسکها دچار فتق یا آسیب میشوند، ممکن است به اعصاب فشار وارد کنند که منجر به کاهش یا از دست دادن حس در نواحی خاصی از بدن شود. این بیحسی معمولاً در پاها، رانها یا انگشتان احساس میشود و میتواند بهصورت موقت یا دائمی باشد.
علائم بیحسی:
- بیحسی در پاها یا دستها: این بیحسی معمولاً در نواحی پایین بدن مانند پاها و رانها مشاهده میشود، به ویژه در افرادی که فشار به عصب سیاتیک دارند.
- احساس گزگز یا مورمور: علاوه بر بیحسی، ممکن است احساس گزگز یا "سوزن سوزن شدن" در اندامها نیز همراه با کاهش حساسیت وجود داشته باشد.
3. ضعف عضلانی (Muscle Weakness)
ضعف عضلانی یکی دیگر از علائم عصبی شایع در دیسک کمر است که به دلیل آسیب یا فشار به اعصاب ستون فقرات به وجود میآید. فشار بر اعصاب میتواند موجب اختلال در ارسال سیگنالهای عصبی به عضلات و منجر به کاهش قدرت عضلات شود. این ضعف عضلانی میتواند بهطور قابل توجهی بر توانایی فرد در انجام فعالیتهای روزمره تأثیر بگذارد.
ویژگیهای ضعف عضلانی:
- ضعف در پاها: در صورتی که فشار به عصب سیاتیک وارد شود، ممکن است فرد ضعف عضلانی در پاها، به ویژه در قسمتهای پایینتر مانند ساق پا و انگشتان پا، تجربه کند.
- ضعف در سایر اندامها: در مواردی که آسیب به دیسکهای بالای کمر یا گردن باشد، ضعف عضلانی میتواند در دستها و شانهها نیز احساس شود.
- مشکلات در ایستادن یا راه رفتن: ضعف در عضلات پا ممکن است باعث مشکلاتی در ایستادن و راه رفتن، یا حتی خطر افتادن شود.
4. مشکلات حرکتی (Motor Dysfunction)
مشکلات حرکتی ناشی از دیسک کمر بهویژه هنگامی که فشار به اعصاب شدید باشد، میتواند تأثیر زیادی بر عملکرد بدن داشته باشد. این مشکلات ممکن است بهصورت عدم توانایی در حرکت دادن اندامها، سختی در انجام حرکات پیچیده یا کندی در حرکت ظاهر شوند. فرد ممکن است احساس کند که توانایی حرکت دادن بخشهایی از بدن خود را ندارد یا این حرکات برای او دشوار شده است.
علائم مشکلات حرکتی:
- کندی حرکت: ضعف عضلانی و کاهش انعطافپذیری میتواند منجر به کاهش سرعت حرکت و کندی در انجام کارهای روزمره شود.
- مشکلات در راه رفتن: فرد ممکن است هنگام راه رفتن دچار اختلال در حفظ تعادل و راه رفتن شود، به ویژه اگر آسیب به اعصاب پا یا ستون فقرات پایین وارد شده باشد.
- عدم کنترل بر حرکات اندامها: در موارد شدیدتر، فرد ممکن است حتی قادر به کنترل حرکات اندامها نباشد که میتواند به مشکلاتی مانند افتادن و ناتوانی در انجام فعالیتهای روزمره منجر شود.
5. اختلال در عملکرد روده و مثانه
در برخی موارد شدید، فشار به اعصاب خاص میتواند به اختلال در عملکرد روده و مثانه منجر شود. این وضعیت بهویژه در مواردی که فتق دیسک به اعصاب نزدیک به رودهها و مثانه فشار میآورد، مشاهده میشود. علائم این اختلالات شامل مشکلات در کنترل ادرار و مدفوع، بیحسی در ناحیه پرینه (منطقه بین مقعد و اندام تناسلی) و احساس نیاز مکرر به دفع ادرار یا مدفوع است.
6. نقش روانی علائم عصبی
علائم عصبی ناشی از دیسک کمر، علاوه بر اثرات فیزیکی، میتوانند تأثیرات روانی نیز داشته باشند. درد مزمن، ضعف عضلانی، محدودیت در حرکت و کاهش کیفیت زندگی میتوانند باعث اضطراب، افسردگی و کاهش اعتماد به نفس شوند. افراد مبتلا به مشکلات دیسک کمر ممکن است به دلیل درد و اختلالات حرکتی از فعالیتهای اجتماعی، شغلی و حتی ورزشی خود دور شوند.
7. راهکارهای درمانی برای علائم عصبی
درمان علائم عصبی ناشی از دیسک کمر معمولاً شامل ترکیبی از درمانهای دارویی، فیزیوتراپی و در برخی موارد، جراحی است:
- داروهای ضد درد و ضد التهاب: داروهای مسکن مانند ایبوپروفن و داروهای ضد التهاب غیر استروئیدی (NSAIDs) میتوانند به کاهش درد و التهاب کمک کنند.
- فیزیوتراپی و تمرینات تقویتی: فیزیوتراپی میتواند به تقویت عضلات کمر و کاهش فشار به اعصاب کمک کند و همچنین به بازگرداندن حرکت و انعطافپذیری کمک کند.
- جراحی: در موارد شدید که علائم عصبی بهطور قابل توجهی بر کیفیت زندگی تأثیر گذاشتهاند و درمانهای غیرجراحی مؤثر نبودهاند، جراحی میتواند گزینهای برای اصلاح مشکلات دیسک و کاهش فشار به اعصاب باشد.
.jpg?_t=1733757723)
تشخیص دیسک کمر
روشهای تشخیصی: معاینه فیزیکی، تصویربرداری (رادیولوژی، MRI، سیتیاسکن)
تشخیص دیسک کمر بهمنظور شناسایی نوع و شدت آسیب به دیسکهای بین مهرهای، نیاز به بررسی دقیق علائم بالینی و استفاده از روشهای تشخیصی متنوع دارد. در ابتدا، پزشک از طریق معاینه فیزیکی و ارزیابی تاریخچه پزشکی بیمار به تشخیص اولیه میپردازد، اما برای تأیید تشخیص و شناسایی جزئیات دقیقتر، از روشهای تصویربرداری استفاده میشود. در این بخش، به بررسی روشهای مختلف تشخیصی دیسک کمر پرداخته میشود.
1. معاینه فیزیکی (Physical Examination)
معاینه فیزیکی اولین گام در تشخیص مشکلات دیسک کمر است که معمولاً توسط پزشک متخصص (معمولاً ارتوپد یا نورولوژیست) انجام میشود. در این مرحله، پزشک به ارزیابی علائم ظاهری و فیزیکی بیمار میپردازد و با استفاده از اطلاعات بهدست آمده از این معاینه، احتمال مشکلات دیسک کمر را بررسی میکند.
مراحل معاینه فیزیکی:
- تاریخچه پزشکی بیمار: پزشک از بیمار میخواهد تا علائم و دردهای خود را توضیح دهد، شامل زمان شروع درد، شدت آن و اینکه آیا درد به سایر قسمتهای بدن مانند پاها نیز منتشر میشود یا خیر.
- آزمونهای عصبی: در این مرحله، پزشک ممکن است برخی آزمونهای عصبی را انجام دهد تا بررسی کند که آیا فشار به اعصاب ستون فقرات وجود دارد یا خیر. این آزمونها ممکن است شامل ارزیابی قدرت عضلانی، احساسات حسی (بیحسی و گزگز) و عملکرد حرکتی باشد.
- آزمونهای حرکت: پزشک ممکن است از بیمار بخواهد تا حرکات خاصی را انجام دهد، مانند خم شدن به جلو، چرخش کمر یا بلند کردن پاها، تا بررسی کند که آیا حرکات خاص باعث تشدید درد یا علائم عصبی میشود یا خیر.
2. تصویربرداری رادیولوژیک (X-ray)
تصویربرداری رادیولوژیک، بهویژه رادیوگرافی، یکی از روشهای رایج برای بررسی وضعیت کلی ستون فقرات و تشخیص مشکلات دیسک کمر است. در این روش، تصاویر اشعه ایکس از کمر گرفته میشود که به پزشک کمک میکند تا مشکلات ساختاری مانند شکستگیها، جابجایی مهرهها یا تغییرات غیر طبیعی در دیسکها را شناسایی کند.
محدودیتهای رادیولوژی:
- رادیولوژی قادر به شناسایی دقیق آسیبهای دیسک کمر (مانند فتق دیسک یا دژنراسیون) نیست و بیشتر برای شناسایی مشکلات ساختاری و استخوانی استفاده میشود.
- به دلیل اینکه دیسکهای بین مهرهای بهطور معمول بر روی تصاویر رادیوگرافی قابل مشاهده نیستند، این روش معمولاً برای تشخیص مشکلات دیسک کمر بهتنهایی کافی نیست.
3. تصویربرداری با امآرآی (MRI)
تصویربرداری با امآرآی (Magnetic Resonance Imaging) یکی از پیشرفتهترین و دقیقترین روشها برای تشخیص مشکلات دیسک کمر است. امآرآی تصاویر دقیقی از بافتهای نرم ستون فقرات، از جمله دیسکهای بین مهرهای، اعصاب، رگها و عضلات ارائه میدهد و به پزشک کمک میکند تا آسیبها و فتقهای دیسک، التهابها و مشکلات دیگر را شناسایی کند.
مزایای امآرآی:
- تصاویر دقیق از دیسکها و اعصاب: امآرآی بهویژه برای تشخیص فتق دیسک، دژنراسیون دیسک، فشار به اعصاب و مشکلات مرتبط با مهرهها بسیار مفید است.
- عدم استفاده از اشعه: برخلاف رادیولوژی، امآرآی از اشعه ایکس استفاده نمیکند و هیچگونه خطر تابش برای بیمار ندارد.
- تشخیص دقیقتر: این روش امکان شناسایی مشکلاتی مانند فتق دیسک، ایجاد فضاهای غیرطبیعی یا فشار بر اعصاب را بهطور دقیق فراهم میآورد.
محدودیتهای امآرآی:
- امآرآی بهطور معمول گرانتر از سایر روشهای تصویربرداری است و ممکن است در دسترس برخی بیمارستانها یا مراکز پزشکی نباشد.
- در برخی از بیماران (مانند کسانی که دستگاههای فلزی در بدن دارند) ممکن است استفاده از امآرآی محدود باشد.
4. سیتیاسکن (CT Scan)
سیتیاسکن یا توموگرافی کامپیوتری (Computed Tomography) یکی دیگر از روشهای تصویربرداری برای تشخیص مشکلات دیسک کمر است. این روش ترکیبی از رادیولوژی و کامپیوتر است که تصاویری مقطعی از بدن ایجاد میکند و به پزشک این امکان را میدهد که مشکلات مختلف ستون فقرات، از جمله دیسکها، استخوانها و بافتهای نرم را بررسی کند.
مزایای سیتیاسکن:
- تصاویر دقیق از استخوانها: سیتیاسکن بهویژه برای شناسایی مشکلات استخوانی و ساختاری ستون فقرات مفید است.
- بررسی چندین لایه از ستون فقرات: این روش میتواند تصاویر مقطعی از ستون فقرات و دیسکها در زوایای مختلف ارائه دهد.
محدودیتهای سیتیاسکن:
- مانند رادیولوژی، سیتیاسکن قادر به ارائه جزئیات دقیق از دیسکهای بین مهرهای یا آسیبهای نرمی که در امآرآی قابل شناسایی هستند، نمیباشد.
- این روش بهطور معمول از اشعه ایکس استفاده میکند که ممکن است برای برخی افراد مناسب نباشد.
5. آزمونهای الکتروفیزیولوژیک (Electrophysiological Tests)
در برخی موارد، پزشک ممکن است از آزمونهای الکتروفیزیولوژیک مانند الکترومیوگرافی (EMG) و مطالعهی اجزای عصب (Nerve Conduction Study) استفاده کند. این آزمونها به بررسی عملکرد اعصاب و عضلات کمک میکنند و میتوانند نشاندهنده آسیب عصبی یا فشار به اعصاب باشند. این آزمونها بهویژه برای ارزیابی شدت آسیبهای عصبی مرتبط با دیسک کمر مفید هستند.
تشخیص افتراقی با سایر مشکلات کمر
تشخیص دقیق مشکلات کمر، بهویژه مشکلات دیسک کمر، نیازمند ارزیابی دقیق علائم و تفاوتهای آن با سایر اختلالات کمر است. بسیاری از شرایط مشابه ممکن است علائمی مشابه به دیسک کمر ایجاد کنند، اما دلیل بروز این علائم میتواند متفاوت باشد. تشخیص افتراقی، یعنی تشخیص تفاوتها و تمایز میان دیسک کمر و سایر مشکلات کمر، برای تعیین درمان مناسب اهمیت زیادی دارد. در این بخش، به بررسی برخی از مشکلات مشابه کمر و تفاوتهای آنها با دیسک کمر پرداخته میشود.
1. آرتروز ستون فقرات (Spinal Osteoarthritis)
آرتروز ستون فقرات یکی از شایعترین مشکلاتی است که میتواند علائم مشابه دیسک کمر ایجاد کند. آرتروز، که معمولاً به دلیل فرسایش غضروفها و مفاصل ایجاد میشود، میتواند منجر به درد و التهاب در نواحی مختلف ستون فقرات شود.
تفاوتها با دیسک کمر:
- درد در مفاصل: در آرتروز، درد بیشتر در مفاصل ستون فقرات احساس میشود و معمولاً با حرکتهای خاص یا فشار به مفاصل تشدید میشود. در حالی که در دیسک کمر، درد ناشی از فشار به دیسکها و اعصاب است.
- محدودیت حرکتی و سفتی: آرتروز معمولاً باعث سفتی در مفاصل میشود، در حالی که در دیسک کمر، محدودیت حرکت بیشتر بهدلیل فشار به اعصاب و دیسکها است.
- مفاصل آسیبدیده در تصاویر رادیولوژی: در آرتروز، تغییرات مفصلی مانند فرسایش غضروفها و رشد استخوانهای اضافی (اسپوندیلوز) قابل مشاهده است، در حالی که در دیسک کمر، معمولاً آسیب به دیسکها یا فتق آنها برجستهتر است.
2. سایر مشکلات دیسک (مانند فتق دیسک یا دژنراسیون دیسک)
بیماریهای دیگر دیسک، مانند فتق دیسک یا دژنراسیون دیسک، میتوانند علائم مشابهی با دیسک کمر ایجاد کنند، اما تفاوتهای خاصی در نوع آسیب و شدت علائم وجود دارد.
تفاوتها با دیسک کمر:
- فتق دیسک: در فتق دیسک، دیسک بین مهرهها به بیرون برآمده و به اعصاب فشار وارد میکند، که میتواند منجر به علائم عصبی مانند درد، بیحسی و ضعف در پاها شود. در حالی که در دیسک کمر، این فشار بهطور مداوم و بدون تغییرات برآمدگی دیسک اتفاق میافتد.
- دژنراسیون دیسک: دژنراسیون دیسک به فرسایش و تحلیل دیسکها اشاره دارد که ممکن است بدون فتق یا بیرون زدگی دیسک اتفاق بیافتد، اما علائم مشابه درد کمر و محدودیت حرکتی را ایجاد میکند. در این حالت، علائم ممکن است بهتدریج و در طول زمان ایجاد شوند.
3. اسپوندیلیت آنکیلوزان (Ankylosing Spondylitis)
اسپوندیلیت آنکیلوزان یک بیماری التهابی مزمن است که میتواند بر مفاصل ستون فقرات تأثیر بگذارد و باعث درد و سفتی در ناحیه کمر شود. این بیماری عمدتاً در جوانان و افراد بین 20 تا 40 سال شایع است.
تفاوتها با دیسک کمر:
- درد التهابزا: در اسپوندیلیت آنکیلوزان، درد بیشتر در شبها و صبحها احساس میشود و معمولاً با حرکات بدنی بهبود مییابد. این درد بهطور عمده ناشی از التهاب مفاصل است.
- عدم ارتباط با آسیب به دیسکها: در حالی که دیسک کمر بهویژه به آسیب و فتق دیسکها اشاره دارد، اسپوندیلیت آنکیلوزان بهطور عمده بر مفاصل و بافتهای نرم ستون فقرات تأثیر میگذارد.
- تصاویر رادیولوژی: در اسپوندیلیت آنکیلوزان، تغییرات التهابی و استخوانی در تصاویر رادیولوژی مشهود است که شامل جوش خوردن مفاصل (آنکیلوز) و فشردگی مهرهها میشود.
4. سندرم دردی عضلانی (Muscle Strain)
در بسیاری از موارد، درد کمر ممکن است ناشی از آسیب یا کشیدگی عضلات پشت باشد. کشیدگی عضلات میتواند منجر به درد شدید در ناحیه کمر شود که مشابه به درد دیسک کمر احساس میشود.
تفاوتها با دیسک کمر:
- علت درد: درد ناشی از کشیدگی عضلانی معمولاً به دلیل آسیب به عضلات و بافتهای نرم ایجاد میشود و معمولاً با حرکتهای خاص، مانند بلند کردن اجسام سنگین یا خم شدن، تشدید میشود. در حالی که در دیسک کمر، درد معمولاً ناشی از فشار به دیسکها یا اعصاب است.
- عدم وجود علائم عصبی: کشیدگی عضلانی معمولاً باعث بروز علائم عصبی مانند بیحسی یا ضعف عضلانی نمیشود، در حالی که دیسک کمر میتواند بهویژه با علائم عصبی همراه باشد.
5. فیبرومیالژیا (Fibromyalgia)
فیبرومیالژیا یک بیماری مزمن است که بهطور عمده با درد عضلانی، خستگی و حساسیت در نقاط مختلف بدن همراه است. این بیماری میتواند باعث درد در ناحیه کمر و سایر قسمتهای بدن شود که مشابه علائم دیسک کمر است.
تفاوتها با دیسک کمر:
- درد منتشر: درد در فیبرومیالژیا معمولاً در نقاط مختلف بدن احساس میشود و با فشار به مناطق خاصی از بدن تشدید میشود. در حالی که درد دیسک کمر معمولاً محدود به ناحیه کمر یا پاها است.
- عدم وجود آسیب ساختاری: در فیبرومیالژیا، هیچگونه آسیب ساختاری به ستون فقرات یا دیسکها وجود ندارد، در حالی که در دیسک کمر، آسیبهایی به دیسکها یا اعصاب ستون فقرات وارد میشود.
6. نقایص اسکلتی (Spinal Deformities)
برخی مشکلات اسکلتی مانند اسکولیوز (انحراف ستون فقرات) یا کیفوز (انحنای غیرطبیعی ستون فقرات) میتوانند علائم مشابه دیسک کمر ایجاد کنند. این مشکلات میتوانند منجر به فشار به اعصاب یا درد در ناحیه کمر شوند.
تفاوتها با دیسک کمر:
- علت درد: در نقایص اسکلتی، مشکلات ساختاری ستون فقرات مانند انحنای غیرطبیعی یا جابجایی مهرهها باعث ایجاد درد میشود. این در حالی است که در دیسک کمر، علت اصلی معمولاً آسیب به دیسکها یا فتق آنها است.
- تشخیص تصویربرداری: نقایص اسکلتی معمولاً با تغییرات واضح در تصاویر رادیولوژی یا امآرآی قابل شناسایی هستند، در حالی که دیسک کمر معمولاً با تغییرات خاص در دیسکها یا فتق آنها شناسایی میشود.
.jpg?_t=1733756971)
روشهای درمان دیسک کمر
درمانهای غیرجراحی:
استراحت و فیزیوتراپی
استراحت یکی از اولین روشهای درمانی برای دیسک کمر است، بهویژه در مراحل اولیه درد و التهاب. وقتی فشار زیادی به دیسکها یا اعصاب وارد میشود، استراحت میتواند به کاهش التهاب و تسکین درد کمک کند. البته این استراحت نباید طولانیمدت باشد، زیرا استراحت بیش از حد ممکن است منجر به سفتی عضلات و کاهش قدرت بدن شود.
نکات مهم درباره استراحت:
- استراحت کوتاهمدت: در روزهای ابتدایی پس از بروز درد شدید، استراحت به کاهش فشار به دیسکها و جلوگیری از تشدید علائم کمک میکند. در این مرحله، معمولاً از فعالیتهای فیزیکی سنگین مانند بلند کردن اجسام یا خم شدن پرهیز میشود.
- استراحت بیش از حد پرهیز شود: در حالی که استراحت کوتاهمدت مفید است، استراحت طولانیمدت و دراز کشیدن برای مدت زمان زیاد میتواند مشکلات جدیدی ایجاد کند، مانند ضعف عضلانی یا کاهش انعطافپذیری. به همین دلیل، توصیه میشود که بیمار پس از چند روز استراحت، به تدریج فعالیتهای سبک را شروع کند.
- پوزیشن صحیح هنگام استراحت: برای به حداقل رساندن فشار به کمر، بهتر است بیمار در هنگام استراحت به شکم دراز نکشد و از وضعیت خوابیدن به پهلو یا به پشت با یک بالش زیر زانوها استفاده کند.
2. فیزیوتراپی (Physical Therapy)
فیزیوتراپی یکی از درمانهای مؤثر و غیرجراحی برای دیسک کمر است که میتواند در کاهش درد، بهبود حرکت و تقویت عضلات کمر کمک کند. فیزیوتراپی معمولاً شامل مجموعهای از تمرینات ورزشی، درمانهای دستی و روشهای تقویتی است که هدف آن بهبود وضعیت بدنی، کاهش التهاب و جلوگیری از آسیبهای بیشتر است.
روشهای فیزیوتراپی:
-
تمرینات تقویتی (Strengthening Exercises): یکی از اصلیترین اهداف فیزیوتراپی، تقویت عضلات کمر و نواحی اطراف آن است. عضلات شکم، کمر و لگن نقش مهمی در حمایت از ستون فقرات دارند. تقویت این عضلات میتواند فشار را از روی دیسکها برداشته و به تثبیت ستون فقرات کمک کند.
-
تمرینات کششی (Stretching Exercises): تمرینات کششی به افزایش انعطافپذیری و کاهش تنش در عضلات کمر کمک میکند. این تمرینات معمولاً شامل کشش عضلات همسترینگ، عضلات پشت و عضلات شکمی هستند.
-
آموزش صحیح حرکات بدنی (Body Mechanics Training): فیزیوتراپیستها به بیمار آموزش میدهند که چگونه از بدن خود در هنگام انجام فعالیتهای روزمره مانند بلند کردن اجسام، نشستن و ایستادن بهدرستی استفاده کند. استفاده نادرست از بدن در حین فعالیتها میتواند فشار زیادی به دیسکها وارد کند و مشکلات بیشتری ایجاد کند.
-
مدیریت درد (Pain Management): فیزیوتراپی شامل تکنیکهایی است که به مدیریت و کاهش درد کمک میکند، از جمله استفاده از گرما یا سرما، ماساژ درمانی، و درمانهای دستی مانند تحرک مهرهها (Mobilization) که به کاهش درد و بهبود حرکت مهرهها کمک میکند.
مزایای فیزیوتراپی:
- کاهش درد: با تقویت عضلات و بهبود وضعیت بدن، فیزیوتراپی میتواند درد کمر را کاهش دهد و به تسکین علائم کمک کند.
- افزایش قدرت و انعطافپذیری: فیزیوتراپی به تقویت عضلات و بهبود انعطافپذیری کمک کرده و به بیماران کمک میکند تا بهتر از بدن خود حمایت کنند.
- پیشگیری از بازگشت درد: آموزش حرکات بدنی صحیح و انجام تمرینات تقویتی میتواند از بروز مجدد مشکلات دیسک کمر جلوگیری کند.
این دو روش، یعنی استراحت و فیزیوتراپی، پایه و اساس درمانهای غیرجراحی دیسک کمر هستند و میتوانند در کاهش درد و بهبود کیفیت زندگی بیمار مؤثر باشند.
داروهای مسکن و ضدالتهاب
در درمان دیسک کمر، داروهای مسکن و ضدالتهاب نقش مهمی در کاهش درد و التهاب ناشی از فشار به دیسکها و اعصاب دارند. این داروها میتوانند بهویژه در مراحل حاد بیماری که درد شدید است، بسیار مؤثر باشند. داروها معمولاً برای مدیریت علائم استفاده میشوند و در کنار درمانهای غیرجراحی مانند استراحت و فیزیوتراپی، میتوانند به بهبود وضعیت بیمار کمک کنند.
1. مسکنهای غیر استروئیدی ضد التهاب (NSAIDs)
مسکنهای ضدالتهاب غیر استروئیدی (NSAIDs) یکی از رایجترین داروهایی هستند که برای کاهش درد و التهاب در دیسک کمر تجویز میشوند. این داروها بهطور معمول بهصورت خوراکی یا موضعی مصرف میشوند.
ویژگیها:
- مکانیسم اثر: این داروها با مهار آنزیمهای COX-1 و COX-2 که مسئول تولید پروستاگلاندینها (مواد شیمیایی که باعث التهاب و درد میشوند) هستند، عمل میکنند. این داروها هم التهاب و هم درد را کاهش میدهند.
- داروهای رایج: ایبوپروفن (Ibuprofen)، ناپروکسن (Naproxen)، دیکلوفناک (Diclofenac) و ایندومتاسین (Indomethacin) از داروهای پرمصرف در این گروه هستند.
مزایای NSAIDs:
- کاهش درد و التهاب: این داروها سریعاً درد و التهاب را تسکین میدهند و به بیمار کمک میکنند تا فعالیتهای روزمره خود را از سر بگیرد.
- دسترسپذیری بالا: بسیاری از NSAIDs بدون نسخه قابل دسترس هستند و برای استفاده در خانه مناسب هستند.
عوارض جانبی:
- مشکلات گوارشی: استفاده طولانیمدت از NSAIDs میتواند باعث مشکلات گوارشی مانند زخم معده و خونریزی گوارشی شود.
- افزایش فشار خون: مصرف مداوم NSAIDs میتواند فشار خون را افزایش دهد.
- اختلالات کلیوی: مصرف طولانیمدت این داروها ممکن است به کلیهها آسیب برساند، بهویژه در افرادی که از مشکلات کلیوی رنج میبرند.
2. استروئیدها (Corticosteroids)
استروئیدها داروهای قویتری هستند که برای درمان التهاب شدید استفاده میشوند. این داروها معمولاً در شرایط حاد که سایر داروها تأثیرگذاری کافی ندارند، تجویز میشوند. استروئیدها بهصورت خوراکی یا تزریقی به بیمار داده میشوند.
ویژگیها:
- مکانیسم اثر: استروئیدها به کاهش التهاب و کاهش پاسخ ایمنی بدن کمک میکنند. این داروها با کاهش فعالیت سیستم ایمنی به کاهش التهاب و درد کمک میکنند.
- داروهای رایج: پردنیزولون (Prednisolone)، دپومدرول (Depo-Medrol)، تریامسینولون (Triamcinolone).
مزایای استروئیدها:
- کاهش سریع التهاب: این داروها بهویژه در مواقعی که التهاب شدید است، بسیار مؤثرند.
- کاهش درد حاد: استروئیدها میتوانند بهسرعت درد ناشی از فشار به اعصاب را کاهش دهند.
عوارض جانبی:
- افزایش وزن: مصرف استروئیدها میتواند منجر به افزایش وزن شود.
- مشکلات گوارشی: این داروها ممکن است باعث ایجاد زخم معده و مشکلات گوارشی شوند.
- کاهش تراکم استخوان: مصرف طولانیمدت استروئیدها میتواند منجر به پوکی استخوان و شکستگیهای استخوانی شود.
- اختلالات قند خون: استروئیدها ممکن است قند خون را افزایش دهند که در بیماران دیابتی باید با احتیاط مصرف شوند.
3. داروهای مسکن ساده (Analgesics)
برای کاهش درد ملایمتر، میتوان از داروهای مسکن ساده استفاده کرد که معمولاً از نوع استامینوفن هستند. این داروها بدون ایجاد التهاب، تنها به کاهش درد کمک میکنند.
ویژگیها:
- مکانیسم اثر: استامینوفن (Paracetamol) درد را تسکین میدهد، اما تأثیرات ضدالتهابی ندارد. این دارو بهویژه برای دردهای ملایمتر و کوتاهمدت مناسب است.
- داروهای رایج: استامینوفن (Paracetamol) از داروهای مسکن ساده است که معمولاً برای دردهای کمتر شدید تجویز میشود.
مزایای استامینوفن:
- بدون عوارض گوارشی شدید: برخلاف NSAIDs، استامینوفن عوارض گوارشی کمتری دارد و معمولاً برای افرادی که مشکلات معده دارند توصیه میشود.
- دسترسپذیری و ایمنی بالا: این دارو به راحتی قابل دسترس است و برای استفاده در شرایط خفیف درد مناسب است.
عوارض جانبی:
- آسیب به کبد: مصرف بیش از حد استامینوفن میتواند به کبد آسیب برساند، بهویژه اگر بیمار از داروهای دیگری که به کبد آسیب میزنند استفاده کند.
4. داروهای ضد درد موضعی (Topical Analgesics)
برای برخی از بیماران، استفاده از داروهای ضد درد موضعی مانند کرمها و ژلهای ضد التهاب میتواند مفید باشد. این داروها بهطور مستقیم روی ناحیه دردناک مالیده میشوند و میتوانند به کاهش التهاب و درد کمک کنند.
ویژگیها:
- مکانیسم اثر: این داروها معمولاً شامل مواد ضد التهابی مانند کپسایسین، منتول یا سالیسیلاتها هستند که به تسکین درد کمک میکنند.
- داروهای رایج: کرمهای کپسایسین، ژلهای سالیسیلاتی.
مزایای داروهای موضعی:
- عدم عوارض سیستمیک: این داروها بهصورت موضعی مصرف میشوند و معمولاً عوارض جانبی کمتری نسبت به داروهای خوراکی دارند.
- عملکرد سریع: این داروها میتوانند درد را بهسرعت کاهش دهند.
عوارض جانبی:
- تحریک پوست: برخی از داروهای موضعی ممکن است باعث تحریک و سوزش پوست شوند.
جمعبندی:
داروهای مسکن و ضدالتهاب برای مدیریت درد و التهاب ناشی از دیسک کمر مؤثر هستند. انتخاب داروی مناسب بستگی به شدت درد، وضعیت بالینی بیمار و احتمال بروز عوارض جانبی دارد. این داروها میتوانند بهعنوان بخشی از درمان غیرجراحی به کاهش علائم کمک کنند، اما استفاده طولانیمدت از آنها باید با احتیاط و تحت نظر پزشک انجام شود.
استفاده از بریسهای کمر
بریسهای کمر یا کمربندهای طبی نوعی از تجهیزات پشتیبانیکننده هستند که برای استفاده موقتی در شرایط خاص کمر مانند دیسک کمر تجویز میشوند. این وسایل میتوانند به تسکین درد، کاهش التهاب و بهبود فرآیند بهبودی کمک کنند. با این حال، استفاده از آنها باید تحت نظر پزشک و بر اساس دستورالعملهای خاص انجام شود.
1. کارکرد بریسهای کمر
بریسهای کمر به دو دسته اصلی تقسیم میشوند: بریسهای سخت و بریسهای نرم. هر دو نوع برای محدود کردن حرکات کمر، کاهش فشار به دیسکها و عضلات و تسکین درد استفاده میشوند.
نرم:
- بریسهای نرم: این بریسها عمدتاً برای حمایت کمتر و در موارد درد خفیف تا متوسط استفاده میشوند. آنها به تثبیت ناحیه کمر کمک کرده و میتوانند به کاهش تنش عضلانی و بهبود وضعیت بدنی کمک کنند.
سخت:
- بریسهای سخت: این نوع بریسها محدودیت بیشتری برای حرکت ارائه میدهند و عمدتاً در موارد درد شدید و برای دورههای کوتاهتر استفاده میشوند. آنها به کاهش فشار وارد بر ستون فقرات کمک کرده و میتوانند در شرایطی مانند پس از عمل جراحی یا در طی فتق شدید دیسک مفید باشند.
2. مزایای استفاده از بریس کمر
- کاهش درد و التهاب: با محدود کردن حرکات کمر، بریسها میتوانند به کاهش درد و التهاب کمک کنند.
- پشتیبانی و ثبات: بریسها با ایجاد حمایت از ستون فقرات، به بهبود وضعیت بدن و کاهش فشار به دیسکهای آسیبدیده کمک میکنند.
- کمک به بهبودی: در مواردی که نیاز به استراحت کمر است، استفاده از بریس میتواند به تسریع روند بهبودی کمک کند.
3. نکات مهم برای استفاده از بریس کمر
- مدت زمان استفاده: بریس کمر باید بر اساس توصیه پزشک و معمولاً برای دورههای کوتاهی مورد استفاده قرار گیرد، زیرا استفاده طولانیمدت میتواند به ضعف عضلانی منجر شود.
- انتخاب صحیح بریس: انتخاب بریس مناسب بر اساس شدت درد و نوع آسیب دیدگی اهمیت دارد. بریس باید بهدرستی اندازهگیری شود تا از آسیب بیشتر جلوگیری کرده و حمایت کافی را فراهم کند.
- آموزش صحیح استفاده: بیمار باید در مورد نحوه صحیح پوشیدن و تنظیم بریس آموزش ببیند تا از تأثیر مطلوب آن اطمینان حاصل شود.
4. محدودیتها و ملاحظات
- وابستگی به بریس: استفاده بیش از حد از بریسها ممکن است به وابستگی به آنها منجر شود و به کاهش قدرت و تحرک طبیعی عضلات کمک کند.
- نیاز به تعادل: استفاده از بریس باید با تمرینات تقویتی و کششی تعادل یابد تا از کاهش قدرت عضلانی جلوگیری شود.
درمانهای جراحی:
جراحی میکروسکوپی دیسک کمر
جراحی میکروسکوپی دیسک کمر یکی از روشهای جراحی پیشرفته و کم تهاجمی است که برای درمان بیماران مبتلا به فتق دیسک استفاده میشود، بهویژه زمانی که درمانهای غیرجراحی موفقیتآمیز نبودهاند یا علائم عصبی شدید مانند ضعف، بیحسی، یا کاهش عملکرد اندام وجود دارد. این تکنیک به پزشک امکان میدهد تا با دقت بالا به بافتهای آسیبدیده دسترسی پیدا کند و آسیب کمتری به بافتهای سالم وارد آورد.
کاربرد جراحی میکروسکوپی
این جراحی معمولاً برای بیمارانی استفاده میشود که دچار فتق شدید دیسک شدهاند و درد مزمن یا علائم عصبی دارند که با استراحت، دارو، یا فیزیوتراپی بهبود نیافتهاند.
مزایای جراحی میکروسکوپی
- دقت بالا: استفاده از میکروسکوپ در جراحی به پزشک امکان میدهد تا با دقت بسیار بالا منطقه آسیبدیده را مشاهده کرده و به طور دقیق دیسک آسیبدیده یا فتق را بردارد.
- کاهش آسیب به بافتهای اطراف: تکنیکهای کم تهاجمی باعث میشوند که آسیب کمتری به عضلات و بافتهای اطراف ستون فقرات وارد آید، که این امر به کاهش درد و سرعت بخشیدن به روند بهبودی پس از عمل کمک میکند.
- زمان بهبودی کوتاهتر: نسبت به جراحیهای سنتی باز، جراحی میکروسکوپی دارای دوره نقاهت کوتاهتری است.
- کاهش خطر عفونت: به دلیل برشهای کوچکتر و کم تهاجمی بودن، احتمال عفونت پس از عمل کاهش مییابد.
روند جراحی
- آمادهسازی: بیمار تحت بیهوشی عمومی قرار میگیرد. برش کوچکی در ناحیه مورد نظر ایجاد میشود.
- استفاده از میکروسکوپ: پزشک از میکروسکوپ جراحی برای دیدن بهتر و دقیقتر ناحیه فتق استفاده میکند.
- برداشتن دیسک فتق یافته: بافت بیرون زده دیسک که به اعصاب فشار میآورد، برداشته میشود. این کار به کاهش فشار بر روی ریشههای عصبی و کاهش درد کمک میکند.
- پایان جراحی: پس از برداشتن فتق، برشها بسته شده و بیمار به بخش ریکاوری منتقل میشود.
مراقبتهای پس از جراحی
- رعایت دستورالعملهای پزشکی: بیمار باید دستورالعملهای پزشکی را برای مراقبت از برشها، مصرف داروها و جلوگیری از فعالیتهای سنگین رعایت کند.
- فیزیوتراپی: پس از بهبودی اولیه، فیزیوتراپی میتواند به بازیابی قدرت و حرکت کمک کند.
خطرات و ملاحظات
هر چند جراحی میکروسکوپی بسیار مؤثر است، اما همانند هر نوع جراحی دیگری، خطراتی مانند عفونت، خونریزی، و آسیب دیدگی نادر به اعصاب یا نخاع ممکن است وجود داشته باشد. بنابراین، تصمیم به انجام جراحی باید پس از بررسی دقیق وضعیت بیمار و در صورت عدم مؤثر بودن سایر روشهای درمانی صورت گیرد.
جراحیهای فیزیکی برای ترمیم دیسک آسیب دیده
جراحیهای فیزیکی برای ترمیم دیسک آسیبدیده بیشتر شامل روشهای جراحی است که هدف آنها ترمیم، برداشتن یا جایگزینی دیسک آسیبدیده و بهبود عملکرد ستون فقرات است. این جراحیها معمولاً زمانی پیشنهاد میشوند که درمانهای غیرجراحی مانند دارو، فیزیوتراپی و استراحت نتوانند به بهبود درد و علائم عصبی کمک کنند.
1. عمل جراحی دیسککتومی (Discectomy)
دیسککتومی یک جراحی معمول برای درمان فتق دیسک است که در آن بخشی از دیسک آسیبدیده برداشته میشود. این جراحی میتواند به کاهش فشار وارد بر اعصاب و کاهش درد کمک کند.
- روش انجام: در این جراحی، جراح بهطور مستقیم به ناحیه دیسک آسیبدیده دسترسی پیدا میکند و بخش آسیبدیده دیسک که به اعصاب فشار وارد میآورد، برداشته میشود.
- مزایا: این جراحی میتواند بهطور مؤثری علائم عصبی را کاهش دهد و باعث تسکین درد شود.
- دوره نقاهت: معمولاً پس از جراحی، بیمار میتواند در مدت زمان نسبتاً کوتاهی (بین چند هفته تا چند ماه) به فعالیتهای معمول خود بازگردد.
2. جراحی فیوژن ستون فقرات (Spinal Fusion)
در صورتی که دیسک آسیبدیده نتواند ترمیم شود یا ستون فقرات بهطور دائمی ضعیف شده باشد، جراحی فیوژن ستون فقرات انجام میشود. در این جراحی، دو یا چند مهره به هم متصل میشوند تا ثبات ستون فقرات ایجاد شود.
- روش انجام: در این جراحی، جراح مهرههای آسیبدیده را با استفاده از گرافت استخوانی یا مواد مصنوعی به هم متصل میکند تا حرکت آنها محدود شود و ستون فقرات ثابت شود.
- مزایا: این جراحی میتواند به تثبیت ستون فقرات کمک کند و از درد مزمن در ناحیه کمر جلوگیری نماید.
- دوره نقاهت: این روش معمولاً نیاز به دوره نقاهت طولانیتری دارد و ممکن است شامل فیزیوتراپی و مراقبتهای ویژه باشد.
3. جراحی جایگزینی دیسک (Artificial Disc Replacement)
جایگزینی دیسک یکی از روشهای جراحی پیشرفته است که در آن دیسک آسیبدیده با یک دیسک مصنوعی جایگزین میشود. این جراحی برای بیمارانی که در معرض مشکلات حرکتی به دلیل آسیب دیسک قرار دارند، مناسب است.
- روش انجام: در این جراحی، جراح دیسک آسیبدیده را برداشته و دیسک مصنوعی را جایگزین آن میکند. این دیسک مصنوعی بهطور مشابه با دیسک طبیعی عمل میکند و میتواند حرکات طبیعی ستون فقرات را حفظ کند.
- مزایا: این جراحی میتواند به حفظ حرکت طبیعی ستون فقرات کمک کند و از نیاز به فیوژن ستون فقرات جلوگیری نماید.
- دوره نقاهت: مدت زمان بهبودی معمولاً کوتاهتر از جراحی فیوژن است، اما هنوز به مراقبتهای خاصی نیاز دارد.
4. جراحی لامینکتومی (Laminectomy)
لامینکتومی بهویژه زمانی که فتق دیسک باعث فشار به عصبها میشود، مورد استفاده قرار میگیرد. در این جراحی، بخشی از لامینا (صفحهای از استخوان مهره که روی نخاع قرار دارد) برداشته میشود تا به اعصاب فضای بیشتری برای حرکت داده شود.
- روش انجام: جراح بخشی از لامینا را برداشته تا فشار روی عصبها کاهش یابد.
- مزایا: این جراحی به کاهش درد و علائم عصبی کمک میکند و میتواند حرکت و عملکرد بهتر را در ناحیه کمر بهویژه در موارد فتق دیسک فراهم کند.
- دوره نقاهت: بهبودی از این جراحی ممکن است چند هفته به طول انجامد، و فیزیوتراپی برای بازگشت به فعالیتهای معمول معمولاً توصیه میشود.
.jpg?_t=1733758206)
پیشگیری از دیسک کمر
انجام ورزشهای تقویتی برای کمر
ورزشهای تقویتی برای کمر یکی از بهترین روشها برای پیشگیری از آسیبهای دیسک کمر و تقویت عضلات پشتی و شکمی است. این ورزشها میتوانند به بهبود وضعیت بدن، کاهش فشار روی دیسکهای بین مهرهای، و تقویت ساختارهای حمایتکننده ستون فقرات کمک کنند. تقویت عضلات کمر و نواحی اطراف آن باعث میشود که از فشار اضافی بر دیسکهای بین مهرهای جلوگیری شود و ستون فقرات ثابتتر و مقاومتر شود.
1. ورزشهای تقویتی کمر: اهداف و اهمیت
ورزشهای تقویتی برای کمر هدف اصلیشان تقویت عضلات اطراف ستون فقرات است. این عضلات شامل عضلات شکمی، عضلات کمر، و عضلات لگنی هستند که با هم همکاری میکنند تا حمایت و ثبات کافی برای ستون فقرات ایجاد کنند. تقویت این عضلات باعث میشود که:
- فشار کمتری به دیسکها و مفاصل ستون فقرات وارد شود.
- خطر آسیبهای کمر به ویژه فتق دیسک کاهش یابد.
- انعطافپذیری کمر بهبود یابد.
- تعادل و استحکام بدن افزایش یابد.
2. ورزشهای تقویتی برای کمر: تمرینات مفید
برای پیشگیری از دیسک کمر، تمریناتی که تمرکز آنها بر تقویت عضلات کمر، شکم و لگن است، بسیار مفید هستند. برخی از تمرینات اصلی شامل موارد زیر میباشند:
1. پل (Bridge)
- روش انجام: به پشت روی زمین دراز بکشید و زانوها را خم کنید. پاشنه پاها را روی زمین فشار دهید و باسن را به سمت بالا بالا ببرید تا بدن شما از شانهها تا زانوها یک خط صاف تشکیل دهد. این وضعیت را برای چند ثانیه نگه دارید و سپس به آرامی به حالت اولیه بازگردید.
- مزایا: این تمرین عضلات شکم، کمر، و لگن را تقویت میکند و به بهبود پایداری ستون فقرات کمک میکند.
2. پلانک (Plank)
- روش انجام: در وضعیت شنا قرار بگیرید، اما از دستها برای پشتیبانی استفاده نکنید و فقط از ساعدها و انگشتان پا کمک بگیرید. بدن شما باید به صورت یک خط مستقیم از سر تا پاشنه پا قرار گیرد. این حالت را برای مدت زمان مشخص (مثلاً 30 ثانیه) نگه دارید.
- مزایا: این تمرین علاوه بر تقویت عضلات شکم، عضلات کمر و بخش تحتانی بدن را نیز تقویت میکند.
3. پلانک جانبی (Side Plank)
- روش انجام: به طرفین دراز بکشید و با استفاده از یک ساعد خود را از زمین بلند کنید. بدن باید به صورت یک خط مستقیم از سر تا پا قرار گیرد. برای تقویت عضلات جانبی کمر، این حالت را نگه دارید.
- مزایا: این تمرین باعث تقویت عضلات جانبی کمر و تثبیت ستون فقرات میشود.
4. حرکت گربه-گاو (Cat-Cow Stretch)
- روش انجام: چهار دست و پا روی زمین قرار بگیرید. به آرامی پشت خود را بالا بیاورید (حرکت گربه) و سپس آن را به سمت پایین فرود بیاورید تا کمر به سمت زمین خم شود (حرکت گاو). این حرکات را به صورت متناوب انجام دهید.
- مزایا: این تمرین باعث بهبود انعطافپذیری کمر و کاهش تنش در ناحیه ستون فقرات میشود.
5. نشستن از حالت دراز کشیده (Dead Bug)
- روش انجام: روی پشت دراز بکشید و دستها و پاها را به حالت 90 درجه بالا ببرید. به آرامی یک دست و پای مخالف خود را به پایین بیاورید و سپس آنها را به موقعیت اولیه بازگردانید. این تمرین را با طرف دیگر تکرار کنید.
- مزایا: این تمرین عضلات شکم و کمر را تقویت میکند و به بهبود ثبات کمر کمک میکند.
3. نکات مهم برای انجام ورزشهای تقویتی
- مداومت در انجام تمرینات: برای پیشگیری از دیسک کمر، انجام مرتب و مداوم تمرینات تقویتی ضروری است. حتی چند دقیقه تمرین در روز میتواند تأثیر زیادی داشته باشد.
- تمرینات تنفسی: همراه با ورزشهای تقویتی، تکنیکهای تنفسی نیز میتوانند به افزایش قدرت عضلات شکم و کمر کمک کنند.
- گرم کردن و سرد کردن بدن: قبل از شروع تمرینات، بدن خود را گرم کرده و پس از تمرین، به آرامی آن را سرد کنید تا از آسیبهای عضلانی جلوگیری شود.
- پزشک یا فیزیوتراپیست: قبل از شروع هر برنامه ورزشی، بهویژه در صورت داشتن مشکلات کمر، مشاوره با پزشک یا فیزیوتراپیست ضروری است.
رعایت اصول صحیح نشستن و بلند کردن اجسام
رعایت اصول صحیح در نشستن و بلند کردن اجسام نه تنها از ایجاد درد کمر جلوگیری میکند، بلکه میتواند به پیشگیری از آسیبهای جدی به دیسکهای کمر و ستون فقرات کمک کند. بسیاری از مشکلات کمر ناشی از عادات نادرست در نشستن، ایستادن یا بلند کردن اجسام است. در اینجا اصول صحیح نشستن و بلند کردن اجسام آورده شده است که میتواند به حفظ سلامت کمر کمک کند.
1. اصول صحیح نشستن
برای جلوگیری از فشار اضافی به کمر و دیسکها، مهم است که در زمان نشستن وضعیت مناسبی داشته باشیم. برخی از اصول صحیح نشستن عبارتند از:
1.1. استفاده از صندلی مناسب
- صندلی باید بهگونهای طراحی شود که پشتیبانی کافی از کمر و ستون فقرات را فراهم کند. بهترین صندلیها آنهایی هستند که پشتیبان کمری (lumbar support) دارند تا منحنی طبیعی کمر را حفظ کنند.
- نشستن روی صندلی باید باعث احساس راحتی در کمر و گردن شود. پشتی صندلی باید از کمر حمایت کند و زانوها باید در زاویه 90 درجه و پاها بهطور کامل روی زمین قرار گیرند.
1.2. حفظ وضعیت درست ستون فقرات
- هنگام نشستن، باید از خم کردن بیش از حد کمر یا قوز کردن جلوگیری کنید. ستون فقرات باید در وضعیت طبیعی خود قرار گیرد.
- اگر برای مدت طولانی نشستهاید، هر 30 دقیقه یکبار بلند شوید و چند دقیقه حرکت کنید.
1.3. تنظیم ارتفاع صندلی و میز
- ارتفاع صندلی باید بهگونهای باشد که پاها بهطور کامل روی زمین قرار گیرند و زاویه زانوها تقریباً 90 درجه باشد.
- ارتفاع میز یا کامپیوتر نیز باید در سطح چشم باشد تا از خم شدن گردن جلوگیری شود.
1.4. استفاده از کوسن یا بالشت برای پشتیبانی بیشتر
- اگر مجبور به نشستن برای مدت طولانی هستید، میتوانید از یک کوسن یا بالشت نرم برای حمایت از کمر استفاده کنید. این کار میتواند فشار بر دیسکها را کاهش دهد.
2. اصول صحیح بلند کردن اجسام
بلند کردن اجسام بهطور صحیح نقش مهمی در پیشگیری از آسیبهای کمر دارد. اصول صحیح بلند کردن اجسام عبارتند از:
2.1. استفاده از پاها به جای کمر
- نکته اصلی در بلند کردن اجسام این است که همیشه از پاها استفاده کنید نه از کمر. برای بلند کردن اجسام سنگین، زانوها باید خم شوند و از قدرت پاها برای بلند کردن استفاده کنید، نه از کمر.
- پاها را به اندازه عرض شانهها باز کنید و زانوها را خم کنید. سپس جسم را با دو دست بگیرید و از طریق قدرت پاها آن را بلند کنید. پشت باید صاف باشد و کمر نباید در حین بلند کردن خم شود.
2.2. نگه داشتن جسم نزدیک به بدن
- هنگام بلند کردن یک جسم، آن را تا حد ممکن نزدیک به بدن نگه دارید. این کار باعث کاهش فشار بر ستون فقرات و دیسکها میشود.
- از چرخاندن کمر در هنگام بلند کردن اجسام خودداری کنید. همیشه باید جسم را با استفاده از پاها و گردن خود بچرخانید.
2.3. تقسیم بار و استفاده از کمک
- برای بلند کردن اجسام سنگین، بهتر است کمک بگیرید یا از وسایل کمکی مانند چرخ دستی استفاده کنید. در صورتی که جسم بیش از حد سنگین است، از بلند کردن آن بهتنهایی خودداری کنید.
2.4. بلند کردن اجسام با استفاده از تکنیک مناسب
- وقتی چیزی را بلند میکنید، ابتدا زانوها را خم کنید و پشت خود را صاف نگه دارید. کمر نباید بیش از حد خم شود یا به جلو قوز کند.
- هنگام پایین آوردن اجسام، باید همین اصول را رعایت کنید و از خم کردن کمر جلوگیری کنید.
2.5. اجتناب از حرکات ناگهانی
- هنگام بلند کردن اجسام، از انجام حرکات ناگهانی و شدید خودداری کنید. این حرکات میتوانند به عضلات کمر فشار وارد کنند و باعث آسیب شوند.
3. اصول صحیح ایستادن
در کنار نشستن و بلند کردن اجسام، ایستادن بهطور صحیح نیز میتواند از فشار بر کمر و دیسکها جلوگیری کند:
- برای ایستادن صحیح، باید وزن بدن خود را بهطور مساوی بر هر دو پا تقسیم کنید.
- از ایستادن طولانی مدت در یک موقعیت ثابت خودداری کنید. هر 30 دقیقه یکبار حرکت کنید یا موقعیت خود را تغییر دهید.
- اگر باید مدت طولانی بایستید، میتوانید از یک پا برای تکیه دادن به یک سطح بلندتر استفاده کنید.
تغییرات در سبک زندگی و تغذیه
یکی از عوامل مهم در پیشگیری از آسیبهای دیسک کمر و مشکلات مربوط به ستون فقرات، تغییرات در سبک زندگی و تغذیه است. تغییرات ساده و مؤثر در این زمینه میتواند به بهبود سلامت کمر کمک کند و از بروز مشکلات جدی جلوگیری کند. در اینجا به چندین نکته کلیدی برای تغییرات در سبک زندگی و تغذیه اشاره میکنیم که میتوانند در پیشگیری از دیسک کمر مؤثر باشند.
1. فعالیت بدنی و ورزش منظم
ورزش منظم یکی از مهمترین عوامل در حفظ سلامت کمر است. فعالیت بدنی به تقویت عضلات کمر، شکم و پاها کمک میکند و فشار وارد بر دیسکها را کاهش میدهد. ورزشهای تقویتی و کششی میتوانند به حفظ انعطافپذیری کمر و کاهش تنشهای عضلانی کمک کنند.
1.1. ورزشهای تقویتی
ورزشهایی مانند پلانک، کشش کمر، و تمرینات تقویت عضلات شکم میتوانند به تقویت عضلات پشتی و شکمی کمک کرده و فشار روی ستون فقرات را کاهش دهند.
1.2. ورزشهای کششی
ورزشهایی مانند یوگا و پیلاتس به افزایش انعطافپذیری کمر کمک کرده و از گرفتگی عضلات و تنشهای اضافی جلوگیری میکنند.
1.3. پیادهروی و شنا
این فعالیتها علاوه بر تقویت عضلات کمر، به بهبود سلامت عمومی بدن کمک کرده و باعث کاهش فشار بر دیسکها میشود.
2. حفظ وزن سالم
اضافه وزن میتواند فشار زیادی به کمر و دیسکها وارد کند و خطر ابتلا به مشکلات ستون فقرات را افزایش دهد. کاهش وزن اضافی میتواند از فشار روی دیسکهای بین مهرهای بکاهد و از بروز دردهای مزمن کمر جلوگیری کند.
2.1. رژیم غذایی متعادل
برای حفظ وزن سالم، مصرف مواد غذایی متعادل و کنترل میزان کالری مصرفی ضروری است. غذاهای غنی از پروتئین، فیبر، و چربیهای سالم میتوانند به حفظ عضلات و کاهش چربیهای اضافی بدن کمک کنند.
2.2. ترکیب غذاهای مغذی
تغذیه مناسب برای کاهش وزن باید شامل میوهها، سبزیجات، غلات کامل، و منابع پروتئینی با کیفیت مانند گوشت کمچرب، ماهی، و حبوبات باشد. این مواد غذایی علاوه بر کمک به کاهش وزن، به تقویت استخوانها و عضلات نیز کمک میکنند.
3. تغذیه مناسب برای سلامت استخوانها و دیسکها
برای حفظ سلامت دیسکها و استخوانها، مصرف مواد مغذی خاصی که به تقویت این بافتها کمک میکنند، ضروری است.
3.1. کلسیم و ویتامین D
کلسیم و ویتامین D از مواد معدنی ضروری برای سلامت استخوانها هستند. کلسیم به تقویت استخوانها و ویتامین D به جذب بهتر کلسیم کمک میکند. منابع خوب کلسیم شامل محصولات لبنی، سبزیجات برگدار سبز، و ماهیهایی مانند سالمون است. ویتامین D بهطور طبیعی از قرار گرفتن در معرض نور خورشید تولید میشود، اما میتوان آن را از منابع غذایی مانند ماهیهای چرب و تخممرغ نیز دریافت کرد.
3.2. منیزیم
منیزیم به بهبود عملکرد عضلات و استخوانها کمک میکند و در کاهش گرفتگی عضلات و دردهای کمر نقش دارد. منابع خوب منیزیم شامل مغزها، دانهها، سبزیجات برگدار سبز، و غلات کامل است.
3.3. اسیدهای چرب امگا-3
اسیدهای چرب امگا-3 خاصیت ضدالتهابی دارند و میتوانند به کاهش التهاب در نواحی کمر کمک کنند. منابع غنی از امگا-3 شامل ماهیهای چرب (مانند سالمون و ساردین)، دانههای چیا، و گردو هستند.
3.4. آنتیاکسیدانها
آنتیاکسیدانها مانند ویتامین C و E به کاهش آسیبهای ناشی از التهاب و استرس اکسیداتیو در بافتها کمک میکنند. منابع غنی از آنتیاکسیدانها شامل میوهها و سبزیجات رنگارنگ مانند توتها، فلفل دلمهای، و سبزیجات برگدار سبز هستند.
4. حفظ وضعیت بدنی صحیح در طول روز
رعایت وضعیت صحیح بدن در طول روز و در فعالیتهای روزمره میتواند به پیشگیری از دیسک کمر کمک کند.
4.1. نشستن و ایستادن صحیح
همانطور که قبلاً ذکر شد، نشستن و ایستادن در وضعیت صحیح ستون فقرات میتواند از بروز مشکلات کمر جلوگیری کند. هنگام نشستن باید از صندلیهای ارگونومیک استفاده کرده و پشت خود را صاف نگه دارید.
4.2. استفاده از روشهای صحیح بلند کردن اجسام
بلند کردن اجسام بهطور صحیح و با استفاده از پاها به جای کمر، میتواند فشار زیادی را از ستون فقرات بردارد و از آسیب به دیسکها جلوگیری کند.
5. خواب کافی و مناسب
خواب خوب و مناسب یکی از عوامل مؤثر در حفظ سلامت کمر است. خواب کافی به ریکاوری عضلات و بافتهای آسیبدیده کمک کرده و بدن را قادر میسازد تا در طول شب ترمیم شود.
5.1. استفاده از تشک و بالش مناسب
استفاده از تشک و بالش مناسب که از کمر و گردن حمایت کند، میتواند به پیشگیری از دردهای کمر کمک کند. تشک باید متناسب با وضعیت بدن فرد باشد و بالش باید در سطح صحیحی از سر قرار گیرد.
6. کاهش استرس
استرس میتواند به گرفتگی عضلات و بروز دردهای کمر منجر شود. انجام فعالیتهای آرامبخش مانند مدیتیشن، یوگا، و تنفس عمیق میتواند به کاهش استرس و بهبود سلامت کمر کمک کند.
منابع و ماخذ:
وبسایت National Institute of Neurological Disorders and Stroke (NINDS)
وبسایت American Academy of Orthopaedic Surgeons (AAOS)
بیشتر بخوانید:
اهمیت حرکات اصلاحی در روتین ورزشی

.jpg)
نظرات (0)